|
||||
|
|
Раздел 1. Уровень удовлетворенности населения России качеством медицинской помощи и защитой права на охрану здоровья 1. Удовлетворенность населения качеством и доступностью медицинской помощи Согласно опросу Всероссийского Центра Изучения Общественного Мнения (ВЦИОМ[1]) в 2006 г. (по амбулаторно-поликлинической помощи): – 49 % граждан недовольны качеством медпомощи; – 52 % недовольны укомплектованностью лечебно-профилактическими учреждениями (ЛПУ) и квалификацией кадров; – 54 % недовольны отношением медперсонала к себе; – 68 % жалуются на очереди. Большинство респондентов (68 %) не считают, что услуги оказываются оперативно, очереди отсутствуют, а в случае необходимости можно быстро и без особых проблем пройти диспансеризацию (недовольны 62 % опрошенных).[2] Спустя год, в 2007 г., не ссылаясь на источники, «Московский комсомолец» написал: «Качеством медицинской помощи недовольны 80 % населения».[3] По данным[4] ФФОМС, в 2006 г.[5] в территориальные фонды обязательного медицинского страхования (ТФОМС), их филиалы и страховые медицинские организации (СМО) от граждан поступило 6 471 935 обращений, или 4531,7 на 100 тыс. населения (4,5 %). Более 5 млн – это требования об обеспечении полисом ОМС. В 2006 г. в ТФОМС и СМО поступило 117 801, или 1,8 % от общего числа обращений, по поводу нарушения прав и законных интересов (далее – жалобы). Из общего числа жалоб 71,4 % поступило в СМО. Обоснованными признаны 70 300 (59,7 % всех жалоб). Из числа обоснованных жалоб 65,9 % зарегистрировано в СМО (46 342). По отношению к поступившим жалобам в СМО признано обоснованными 55,1 %, а в ТФОМС – 71,1 %. В общем количестве причин жалоб граждан (119 107) основное место занимают жалобы по вопросам: лекарственного обеспечения – 30 % (2005 г. – 25,2 %); взимания денежных средств за медицинскую помощь по программе ОМС – 26,9 % (2005 г. – 5,5 %); обеспечения полисами ОМС – 10,6 % (2005 г. – 44,6 %); выбора ЛПУ в системе ОМС – 8,7 % (2005 г. – 4,6 %). Отмечен рост на 36,2 % числа жалоб по вопросам, связанным с взиманием денежных средств за медицинскую помощь по программе ОМС, – 32 058 по сравнению с 23 543 в 2005 г. Из них обоснованными признано 61,4 % жалоб (19 691), причем число их увеличилось в сравнении с 2005 г. в 1,8 раза (10 730). Обоснованные жалобы на взимание денежных средств за медицинскую помощь по программе ОМС на территории страхования составили 96,5 %. Среди обоснованных жалоб наибольшую долю составляют жалобы по вопросам лекарственного обеспечения – 23 152, или 32,5 % (2005 г. – 41,1 %), в том числе по дополнительному лекарственному обеспечению – 18 715, или 26,3 % (2005 г. – 26,6 %); жалобы, связанные с взиманием денежных средств за медицинскую помощь по программе ОМС, – 19 691, или 27,7 % (2005 г. – 6,8 %); по вопросам выбора ЛПУ в системе ОМС – 7490, или 10,5 % (2005 г. – 7,7 %); по обеспечению страховыми медицинскими полисами – 7066, или 9,9 % (2005 г. – 32 %). В 2006 г. в системе ОМС было проведено 8 млн экспертиз качества медицинской помощи. При этом «в ходе проведения экспертизы качества медицинской помощи в 2006 г. выявлено 4,8 млн нарушений, или 6 нарушений на каждые 10 проведенных (60 % – Прим. авт.) экспертиз (2005 г. – 3,6 млн, или 4,8 нарушений на 10 проведенных экспертиз). Основными нарушениями, выявленными при проведении экспертизы качества медицинской помощи, являются: необоснованное завышение объема и стоимости оказанной медицинской помощи (53,7 %), оказание медицинской помощи ненадлежащего качества 782, 4 тыс. (16,3 %)…».[6] То есть из 8 млн экспертиз почти 10 % (782 тыс.) случаев помощи ненадлежащего качества. Здесь следует оговориться: данные ФФОМС не позволяют понять, как в досудебном порядке возмещается и возмещается ли моральный вред, причиненный гражданину. Существующие механизмы возмещения не позволяют этого делать в государственной и муниципальной системах здравоохранения. Вероятнее всего, речь идет о возмещении стоимости лечения и лекарств, которые должны быть предоставлены бесплатно в соответствии с базовой программой государственных гарантий, но за них были уплачены деньги. В 2006 г. в стационарах пролечены 33,1 млн больных, в дневных стационарах пролечены 6,2 млн больных.[7] 10 % общей суммы приведенных цифр составит 3,3 млн дефектов медицинской помощи в стационарах, которые не включают экспертный анализ более 1,2 млрд амбулаторных посещений пациентов. Но приведенные далее цифры свидетельствуют, что это – минимум. В реальности показатели могут быть значительно выше. 2. Масштаб и острота проблемы Приведу некоторые свидетельства. В России «1/3 неверно установленных диагнозов, 12 % смертей от недиагностированной пневмонии» (из выступления академика РАМН А.Г. Чучалина 1 ноября 2006 г. на I Национальном конгрессе терапевтов). «Вскрытие трупов больных четырех крупных больниц Москвы показало, что в 21,6 % случаев диагноз, установленный при жизни, был неправильным» (Акопов В.И., Маслов Е.Н. Право в медицине. М.: Приоритет-стандарт, 2002. С. 128). Около 120 тыс. человек в год жалуются на нарушение своих прав в системе ОМС.[8] Данная цифра не учитывает нарушений прав в бюджетной и платной медицине. Согласно справке ФФОМС: «В целом по Российской Федерации в I полугодии 2007 г. проведено 5,04 млн[9] экспертиз качества медицинской помощи… В ходе проведения экспертизы качества медицинской помощи в I полугодии 2007 г. выявлено 2,6 млн нарушений, или 5,1 нарушений на каждые 10 проведенных экспертиз».
Нет смысла даже обсуждать последствия этих цифр в плане здоровья людей, демографии, социального напряжения в стране и т. п. Трудно переоценить влияние качества медицинской помощи на саму атмосферу в стране. Достаточно сказать, что низкое качество медицинской помощи служит основанием для эмиграции из России не самых глупых людей. Мониторинг 2000 г. в США показал, что ежегодно в этой стране около 80 тыс. человек гибнут из-за «врачебных ошибок». Это – только смертельные исходы; цифры по ятрогенным (последствие медицинского вмешательства), но не смертельным осложнениям неизвестны. Можно предположить, что в РФ при меньшей численности населения (США – 300 млн, Россия – 145 млн) и при условии, что наша страна, по оценке ВОЗ, занимает 130-е место по уровню качества медпомощи (США – 37-е), – число смертей по вине врачей не менее 50 000… ежегодно! Возможен и еще один расчет. Среди факторов, негативно влияющих на здоровье населения, роль здравоохранения составляет 10 % по оценке МЗиСР РФ и до 35 % по независимым источникам. Таким образом, поскольку в нашей стране около 13 млн инвалидов, то, по крайней мере, 1,3 млн из них стали таковыми по вине системы здравоохранения. Из 1 млн 400 тыс. родов в 2003 г. имели место 940 тыс. осложнений у матерей и 810 тыс. у детей. Понятно, что не все эти осложнения – вина врачей, но цифры заставляют думать, что в нашем акушерстве далеко не все в порядке. Такая точка зрения подтверждается данными проведенного в России экспертного анализа[10] предотвратимости материнской смертности, произведенного в начале 1990-х гг.: в целом по России материнская смерть в 51,7 % случаев была предотвратима. Есть и более новые данные: «По данным экспертной оценки, ежегодно более 70 % (по данным ряда авторов – до 86 %) случаев материнской смерти относятся к предотвратимым и условно предотвратимым, при этом, по данным ряда авторов, свыше 13 % летальных исходов в родах и послеродовом периоде обусловлены ятрогенными причинами. Непредотвратимыми причинами материнской смерти принято считать акушерскую эмболию и экстрагенитальную патологию, а основными предотвратимыми причинами МС являются кровотечения, разрыв матки, токсикоз беременности и сепсис, и в основе проблемы снижения МС лежит предупреждение именно этих патологических состояний. Часто летальный исход обусловлен очевидными недостатками медицинской помощи – лечебно-диагностическими ошибками, нерациональным ведением родов, несвоевременно оказанной экстренной помощью и т. д., что свидетельствует о наличии резервов в службе родовспоможения и о недостаточной работе органов управления и учреждений здравоохранения по профилактике и снижению материнской смертности в стране. Следовательно, уровень МС отражает в большей степени качество медицинской помощи и уровень организации службы, чем состояние здоровья и тяжесть патологии женщины».[11] В «Лигу пациентов»[12] после выхода на телеканале «Домашний» одноименной телепрограммы ежедневно обращались от 100 до 400 человек с вопросами и жалобами. Лига не в состоянии обеспечить адекватное реагирование даже на 15 % этих обращений, подразумевающее консультации, рекомендации, составление документов в различные организации, включая правоохранительные органы и суды, представительство в суде, поскольку, будучи общественной организацией, не имеет ни ресурсов, ни доходов, которые позволили бы сформировать ресурсы. 3. Причины обращений граждан в «Лигу пациентов» 1. Нарушение этических норм: грубость врача, нежелание объяснять риски, комментировать состояние здоровья, показывать альтернативы и т. п. 2. Необеспеченность лекарственными средствами в поликлиниках по льготам и в стационарах по программе госгарантий (лекарства малодоступны из-за цен на них). 3. Очереди к специалистам и отсутствие ряда специалистов в поликлиниках. 4. Невозможность получить копии медицинских документов; особенная проблема, не урегулированная законодательством, – родственники погибших не могут получить ни документы, ни их копии. 5. Жалобы инвалидов: не дают группу или не ту группу, снимают инвалидность или группу.[13] 6. Легальное и нелегальное взимание денег за медпомощь, входящую в базовую программу госгарантий. 7. Жалобы на качество медпомощи, включая «врачебные ошибки», вред здоровью или жизни. 8. Отказы в медицинской помощи по причине отсутствия полисов ОМС; немотивированные отказы в медпомощи: не забирает «Скорая», отказ от госпитализации в стационары; проблемы с устройством в федеральные учреждения из регионов. 9. Невозможность сменить лечащего врача и/или медучреждение. 10. Проблемы с наличием (или использованием) оборудования в поликлиниках и стационарах. 11. Отсутствие ухода в стационарах за больными, взимание денег за уборку палат, смену белья. 12. Затянутость судебных разбирательств и низкая компетентность юристов. 13. Использование неразрешенных лекарственных средств, БАДов. 14. Нежелание страховых компаний защищать пациента, особенно в судах. 15. Некомпетентность или нежелание сотрудников правоохранительных органов разбираться в вопросах врачебных правонарушений. 16. Отсутствие независимых экспертов. 4. Данные о защите прав пациентов Согласно упоминавшейся справке ФФОМС по итогам 2006 г. «из 70 300 обоснованных жалоб, признанных таковыми и разрешенных в досудебном порядке, 65,9 % случаев рассмотрено СМО (46345) и удовлетворено 63 258 обращений (90 %), в т. ч. 15 644 с материальным возмещением, что составило 24,7 % к числу удовлетворенных обращений. Сумма возмещения ущерба составила 26,3 млн руб., или в среднем 1679,7 руб. на один случай (в 2005 г. – 33,2 млн руб., или в среднем 1423,2 руб. на один случай)». В то же время данные о защите прав и законных интересов граждан в системе ОМС в судебном порядке представлены из 48 субъектов Российской Федерации (табл.1). На начало 2006 г. в производстве находилось 223 судебных дела, подано в 2006 г. 394 иска. Рассмотрено в судебном порядке 381 дело, из них 298 судебных исков удовлетворено (78,2 %). Сумма возмещения ущерба по удовлетворенным судебным искам составила 8,1 млн руб., или 27,2 тыс. руб. в среднем на 1 иск (2005 г. – 6,6 млн руб., или 28,4 тыс. руб. на 1 иск). В общей сумме возмещения ущерба сумма морального вреда, установленная судом, составила 3,7 млн руб., или 45,7 % суммы ущерба (около 12,4 тыс. руб. на 1 иск). Основными причинами спорных случаев, разрешенных в судебном порядке, явились иски, связанные с некачественным предоставлением медицинской помощи (50,8 % исков), взиманием денежных средств за медицинскую помощь по ОМС (20,6 %), недостатками в лекарственном обеспечении (9,8 %), отказом в медицинской помощи (3,1 %). Таблица 1. Защита прав граждан в судебном порядке 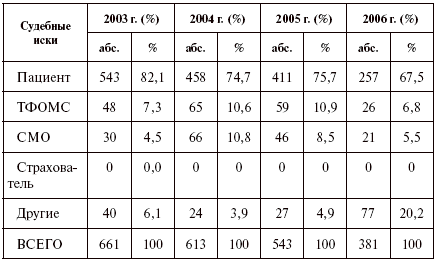 В 2006 г. удовлетворенные иски пациентов составили 64,4 %, ТФОМС – 7,1 %, иски СМО – 4 %. Отмечено увеличение активности других истцов в рассмотрении спорных вопросов в судебном порядке (24,5 % удовлетворенных исков), при высоком удовлетворении судами их исков в пользу пациентов – 94,8 % исков, принятых к рассмотрению. Очевидно, что данные цифры не могут восприниматься всерьез как система защиты прав граждан на охрану здоровья. Ни суммы возмещения (1679,7 руб. в досудебном порядке), ни число судебных решений,[14] ни суммы возмещения по ним ни в коей мере не соответствуют количеству дефектов медицинской помощи и потребности в справедливой компенсации вреда здоровью или жизни. Попытка возложить на страховые медицинские организации задачу по защите прав пациентов обречена на неудачу, что и показала практика (об этом свидетельствуют приведенные цифры). Страховщики в конфликтной ситуации будут преследовать прежде всего свои интересы, не станут всерьез ссориться с лечебным учреждением, с которым связаны условиями договора и общего бизнеса, и не будут заботиться о пациенте. По данным ФФОМС, в 2006 г. СМО на стороне пациентов участвовали всего лишь в 21 (!) судебном разбирательстве, что и подтверждает высказанное утверждение. Разрешение в суде конфликтов, возникших в процессе или в результате оказания медицинской помощи, по-прежнему является в России исключением из правила. Это объясняется тем, что дела тянутся годами, суммы выплат по искам, как было показано в предыдущем разделе, в среднем едва превышают одну тысячу долларов, граждане не доверяют ни врачам, ни судам, ни государству. Показательной является практика «Лиги пациентов», которая в 2006–2007 гг. завершила ведение ряда судебных дел, среди которых три окончились присуждением истцам сумм морального вреда от 750 тыс. до 1 млн 600 тыс. руб., что для России пока является беспрецедентными случаями.[15] Максимальная известная сумма до этого была 250 тыс. руб. Следует учитывать, что только одно из этих дел шло в течение четырех лет, было проведено 50 судебных заседаний, 43 допроса, восемь судебных экспертиз, включая экспертизу ДНК, судебно-техническую и судебно-медицинскую. При этом адвокат ответчика имел совместные публикации с заместителем Министра здравоохранения и социального развития РФ, а супруг помощника прокурора, которая вела это дело в прокуратуре, был заместителем главного врача роддома, против которого велось дело. Дело касалось гибели от банальной инфекции в одном из роддомов Москвы женщины 28 лет вместе с ребенком на следующий день после родов. Признаки инфекции, как было доказано в суде, имелись в течение всей беременности, но даже после установления диагноза «инфекционно-токсический шок» женщине не назначили антибиотик. В другом случае в том же роддоме на фоне недиагностированных кососмещенного таза и крупного плода женщине был применен неразрешенный в акушерстве препарат «Сайтотек» (мизопростол), что привело к бурной родовой деятельности, эмболии околоплодными водами и смерти роженицы. Ребенок остался жив. Роды были платные. Сложности возникли такие же, как в описанном выше случае: два решения судов первой инстанции – в пользу ответчика, и лишь в третий раз суд решил дело в пользу истцов, а вышестоящий суд оставил решение в силе, лишь уменьшив (по неясным мотивам) размер компенсации морального вреда с 500 тыс. руб. каждому родителю умершей до 100 тыс. руб. Компенсация в пользу ребенка в размере 500 тыс. руб. оставлена без изменения. Часть документов этого дела публикуется в этой книге в виде образцов из дела Е. Остается добавить, что главный врач этого родильного дома (в 2001 г. там было зафиксировано 4 случая смерти женщин) в 2004 г. после очередного чрезвычайного происшествия с летальным исходом беременной был приглашен на работу в МЗиСР РФ на должность начальника отдела нормативно-правового регулирования одного из департаментов и лишь спустя год был оттуда уволен. Вместе с его уходом был уволен и весь основной персонал, и сейчас это один из лучших родильных домов Москвы. После того как эти дела были выиграны, я верю, что добиться можно всего: необходимы лишь уверенность в собственной правоте и умение держать в суде свою линию. Обобщая вышесказанное, следует заключить, что в стране не созданы цивилизованные механизмы реализации гражданами их права на охрану здоровья и компенсацию ущерба вследствие нарушения этого права. Это относится прежде всего к уязвимым социальным группам, поскольку они имеют худшие по сравнению с основным населением показатели здоровья. С другой стороны, эти лица либо полностью зависимы от системы здравоохранения (тяжело больные или заключенные), либо лишены образования и ресурсов (временных, финансовых, информационных – бездомные, безработные, дети-сироты, жители удаленных территорий), необходимых для того, чтобы заниматься длительным и ресурсоемким процессом обжалования действий медиков. Все это делает людей совершенно беззащитными. |
|
||
|
Главная | В избранное | Наш E-MAIL | Добавить материал | Нашёл ошибку | Другие сайты | Наверх |
||||
|
|
||||
