|
||||
|
|
Часть III. Опорно-двигательный аппаратСтроение и функции опорно-двигательного аппаратаОсновой человеческого тела является скелет. Он состоит из множества костей. Места их соединения между собой называются суставами. У младенцев кости мягкие, поскольку состоят из хрящевой ткани. Но постепенно хрящики превращаются в твердые кости. С возрастом кости становятся тверже и растут – у мальчиков до 17 лет. У взрослых хрящевая ткань остается только на суставах, то есть в местах соединения костей друг с другом. Хрящевая ткань, выстилая суставные поверхности, позволяет костям скользить относительно друг друга, не стирая при этом костной ткани. Для того чтобы костная ткань не стиралась, существует также специальная смазка – суставная жидкость. Если этой жидкости недостаточно, сустав становится малоподвижным и начинает поскрипывать при движениях. А хрящ в малоподвижном суставе может начать постепенно превращаться в кость. Кроме хряща и суставной жидкости в местах соединения костей друг с другом есть связки, которые прикрепляются непосредственно к костям. Связки состоят из прочной соединительной ткани и служат для обеспечения прочности скрепления костей в суставе. В силу этого они, естественно, ограничивают подвижность сустава определенно направленным образом. Если постоянно совершать движения, дающие сильное напряжение в неестественном для работы сустава направлении, связки могут порваться. Доводить до этого нежелательно, поскольку восстановить порванные связки намного сложнее, чем срастить сломанные кости. Кроме того, если связки слабые или постоянно перенапряжены, они растягиваются, теряют упругость, не держат кости и, соответственно, вес тела. У людей со слабостью связок часто бывают мелкие травмы, растяжения, подвывихи суставов. Частью опорно-двигательного аппарата являются также и сухожилия, но они, в отличие от связок, скрепляют не кости с костями, а мышцы с костями. Скелет человека имеет сложное строение. Раньше считалось, что скелет имеет только механическую функцию, то есть является опорой тела и способствует передвижению. Отсюда произошел термин «опорно-двигательный аппарат». Однако скелет выполняет и целый ряд других жизненно важных функций. Кость представляет собой настоящую живую ткань с высокой чувствительностью к различным регуляторным и контролирующим механизмам. Прежде всего эта ткань активно участвует в обмене веществ, в частности в поддержании на определенном уровне минерального состава крови. Таким образом, костная система является хранилищем неорганических соединений и служит одним из основных регуляторов внутренней среды организма. Костные клетки обладают высокой активностью и осуществляют сложные биохимические процессы синтеза и разложения костной ткани с помощью множества биологических катализаторов – ферментов. Костная ткань постоянно меняется, активно участвуя во всей внутренней жизни организма. Регуляция же процессов, происходящих в костях, осуществляется гормонами. Одни гормоны, например кальцитонин, стимулируют процессы биосинтеза, другие вызывают противоположное действие – расщепление (растворение) костной ткани (например, гормоны околощитовидных желез). Кроме этого, огромную роль в регуляции метаболизма (внутреннего обмена веществ) костной ткани играют витамины, особенно A, C и D. В здоровом организме все биохимические процессы, происходящие в костной ткани, строго сбалансированы. Нарушение даже одного из многочисленных звеньев внутренних обменных процессов может привести к нарушению саморегуляции скелетной ткани. Кости начинают либо отдавать больше веществ, чем следует, и становятся хрупкими (остеопороз), либо, наоборот, начинают «разрастаться», превращая в кости хрящи и связки, что как раз и является одной из самых распространенных причин ухудшения работы суставов и возникновения боли в них. По этой же причине развивается и столь распространенный в последнее время остеохондроз. Заболевания позвоночникаПозвоночник, или позвоночный столб, – важнейшая часть скелета – состоит из ряда располагающихся один над другим позвонков (рис. 10). Совокупность двух позвонков, связок, мышц и находящийся между ними межпозвонковый диск составляют так называемый позвоночно-двигательный сегмент (рис. 11). 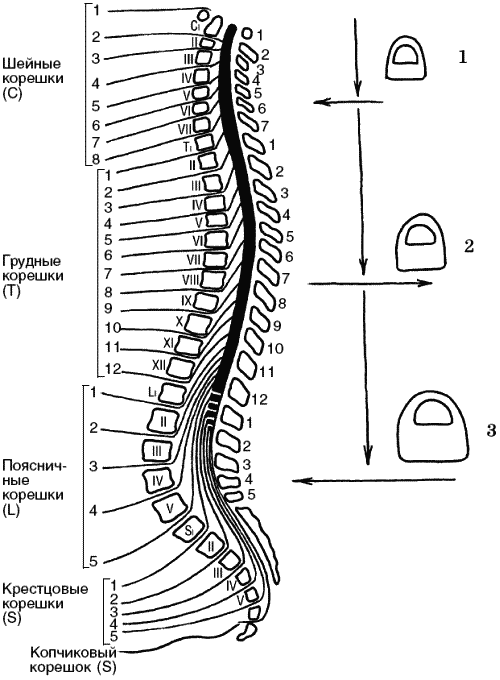 Рис. 10. Естественные изгибы и «критические зоны» позвоночника: 1 – шейный лордоз; 2 – грудной кифоз; 3 – поясничный лордоз 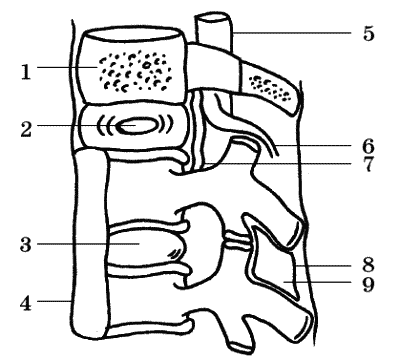 Рис. 11. Строение позвоночно-двигательного сегмента: 1 – тело позвонка; 2 – пульпозное ядро; 3 – межпозвонковый диск; 4 – передняя продольная связка; 5 – дуральный мешок и спинной мозг; 6 – корешок спинного мозга; 7 – задняя продольная связка; 8 – межпозвонковый сустав; 9 – межостистая связка От массивного тела каждого позвонка кзади отходят отростки, которые, смыкаясь, образуют кольцо, окаймляющее отверстие округлой формы. Эти расположенные одно над другим кольца образуют своеобразный костный канал, называемый позвоночным каналом. Между телами позвонков имеются своеобразные хрящевые диски. Эти упругие, эластичные хрящевые «вкладыши» выполняют, с одной стороны, функцию своего рода амортизаторов, смягчающих сотрясения туловища при движениях, с другой – значительно повышают общую подвижность позвоночного столба. Весь этот позвоночный столб соединяется целой системой плотных связок, мышц и мелких суставов. Внутри позвоночного столба, в его канале, помещается чрезвычайно важный орган центральной нервной системы, регулирующий всю жизнедеятельность внутренних органов и функции конечностей – спинной мозг. Он надежно защищен костной системой позвоночника от внешних воздействий и повреждений. Таким образом, позвоночник выполняет в организме человека две важные функции – опорно-двигательную и защитную. Межпозвонковые диски – это уникальные амортизаторы, позволяющие позвоночнику совершать движения в различных плоскостях. Дополнительные амортизирующие свойства позвоночнику придает S-образная изогнутость и наличие физиологических изгибов – шейный лордоз (изгиб кпереди), грудной кифоз (изгиб кзади) и поясничный лордоз (изгиб кпереди). Они формируются по мере развития человека. Когда ребенок начинает поднимать голову – формируется шейный изгиб, при сидении (в 6–8 месяцев) – грудной изгиб, а при ходьбе (после года) – поясничный изгиб позвоночника. Существует своеобразный биомеханический закон – нагрузки по оси распределяются таким образом, что максимальное давление происходит на сегменты, находящиеся в месте перехода одной кривизны в другую. Существует специальная маркировка тел позвонков и корешков. Каждый позвонок (vertebrae) имеет свой номер, который обозначается римской цифрой. Для обозначения позвонков шейного отдела вводится буква С (от лат. vertebrae cervicalis), для грудного отдела – Т (от лат. vertebrae thoracicales), для поясничного отдела L (oт лат. vertebrae lumbales) и т. д. Например, при повреждении корешка, выходящего на уровне IV–V поясничного позвонка (он будет обозначен как L5 корешок), чувствительность будет нарушена по наружной поверхности стопы и большого пальца. Можно выделить несколько критических зон, где возникают максимальные нагрузки в позвоночнике. В шейном отделе – это уровень V–VI позвонков (вершина шейного лордоза), в грудном отделе – уровень VII–VIII позвонков (вершина грудного кифоза), в пояснично-крестцовом отделе – уровень IV–V поясничного и I крестцового позвонков. В течение жизни диски теряют свою эластичность, происходит нарушение структуры не только дисков, но и смежных с ними тканей (тел позвонков, суставов, связок и т. д.). Уже у 20-летних межпозвонковые диски начинают уменьшаться, терять жидкость, эластичность, связь между позвонками нарушается, позвоночник перестает быть гибким. После 30 лет даже здоровый позвоночник нуждается в вытяжении и тренировке мышц, суставов и соединительной ткани. К 50 годам количество жидкости составляет лишь 60–70 % от необходимого и диск-прокладка уже не может выступать в качестве прочного и надежного амортизатора. Трудно найти человека, который к 40–50 годам ни разу не испытывал болей в поясничной области. С годами межпозвонковый диск теряет свои гидравлические свойства и как бы усыхает. Пульпозное ядро утрачивает эластичность и воду и уже не гасит нагрузки и удары. Если вовремя не обратить внимания на болезненные проявления и не приступить к лечению, могут развиться опасные заболевания. Например, пульпозное ядро может сместиться в сторону позвоночного канала и образовать так называемую грыжу межпозвонкового диска (рис. 12). В этом случае на пораженных позвонках появляется костный нарост, из-за которого как раз и происходит ущемление нервных корешков. Это ущемление проявляется сильными болями. Как защитная реакция на боль у человека рефлекторно сокращаются мышцы спины и даже живота. Больной как бы перекашивается, и у него постепенно развивается острый рефлекторный сколиоз (искривление позвоночника). Кроме того, смещение одного или нескольких позвонков (спондилолистез) может вообще закончиться параличом из-за нарушения целостности нервной структуры спинного мозга. 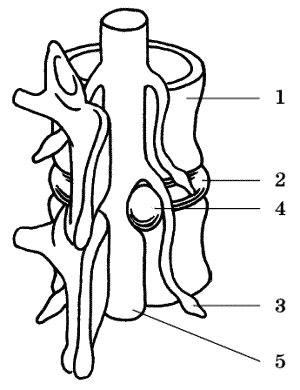 Рис. 12. Грыжа межпозвонкового диска, сдавливающая корешок спинного мозга: 1 – тело позвонка; 2 – диск; 3 – корешок спинного мозга; 4 – грыжа межпозвонкового диска; 5 – оболочки спинного мозга Диск может сдавливать находящиеся рядом нервные образования (спинной мозг или его корешок) и сосуды, что приводит к выраженным болям в спине или нарушениям чувствительности и движений в конечностях. Именно в этих критических зонах с возрастом или в результате каких-либо других причин возникают наибольшие дегенеративные изменения позвоночно-двигательных сегментов (снижается высота дисков, происходит обызвествление связок, разрастаются костные шипы – остеофиты и т. д.). Максимальная нагрузка ложится на основание позвоночника, особенно на нижне-поясничные позвонки и диски. При наклоне тела вперед нагрузки на диск между V поясничным и I крестцовым позвонками увеличиваются в десять раз. Поэтому именно в этой зоне и происходит наибольшее количество заболеваний и травм позвоночника.
Остеохондроз – это заболевание костей, проявляющееся болями и ограничивающее свободу передвижений. В основе заболевания лежат разрушительные процессы в суставах длинных трубчатых костей. Особенно опасен остеохондроз позвоночных дисков (дискоз), как следствие которого развивается радикулит. Остеохондроз является достаточно распространенным заболеванием. Ему подвержено в нашей стране более 25 млн человек. Из этих 25 млн от 0,3 до 0,6 % становятся инвалидами. Само название болезни происходит от греческих слов «остеон» – кость и «хондрос» – хрящ. Таким образом, слово «остеохондроз» означает «окостенение хряща». Процесс «окостенения» происходит последовательно. Сначала связка в месте прикрепления к кости заменяется так называемым волокнистым хрящом. Затем этот хрящ все больше и больше обызвествляется и, наконец, сам превращается в кость (одним из проявлений этого процесса является «отложение солей»). Теперь уже место соединения связки с хрящом передвинулось далее, и если процесс не будет остановлен, то постепенно вся связка может превратиться сначала в хрящ, а затем и в кость. Такое «отложение солей», а по сути дела своеобразное рефлекторное «усиление» наиболее подверженных нагрузке органов, может происходить в любой части тела. Но поскольку в позвоночнике больше всего суставов (около ста), а соответственно, и мелких соединений тканей с костями, то там такие новообразования и возникают чаще всего. Остеохондроз позвоночника«Остеохондроз есть наиболее тяжелая форма дегенеративно-дистрофического поражения позвоночника, в основе которого лежит дегенерация диска с последующим вовлечением тел смежных позвонков, межпозвонковых суставов и связочного аппарата» (Юмашев и Фурман). Определение дегенеративный означает, что происходит замещение рабочих тканей на функционально неполноценные. Определение дистрофический указывает, что это происходит из-за нарушения питания тканей и органов, которым не хватает силы поддерживать позвоночный столб. Болезненные изменения при остеохондрозе происходят сначала в центральной части диска, в студенистом ядре, особенно в условиях сильной нагрузки на позвоночник. Межпозвоночные отверстия сужаются, и выходящие через них спинномозговые нервные корешки ущемляются. Нервные стволы и волокна ведут к конечностям. Они и обусловливают появление болевых ощущений, когда из-за сдавления или перерастяжения при неудобных положениях рук или ног нерв травмируется. Затем наступает вторая стадия развития болезни, когда изменения происходят в окружающем ядро фиброзном кольце. Если меры вовремя не принимаются, то фиброзное кольцо разрывается и через трещины часть массы студенистого ядра выпячивается в сторону позвоночного канала и корешков спинномозговых нервов, то есть образуются грыжи. В результате того, что межпозвоночные прокладки истончаются, нагрузки на позвонки увеличиваются в несколько раз, а их края все больше сближаются, на телах позвонков могут образоваться наросты. Костные разрастания позвонков, которые называют остеофитами, шипами, усиками, нарушают кровообращение, вызывают венозный застой и своеобразную реакцию тканей в ответ на раздражение – отек, сдавливающий нервные волокна и вызывающий приступ боли. Вот почему лечение в основном направлено на устранение отека. Таким образом, в основе остеохондроза лежат костные разрастания, грыжи, смещение позвоночного диска и нарушение структур позвоночника – суставов, связок, кровеносных сосудов, нервных окончаний. Грыжа межпозвонкового диска развивается следующим образом. Грыжевые выпячивания сдавливают корешки спинномозговых нервов, вызывая острую боль, возникают микротрещины межпозвонкового диска. Появляется отек, венозный застой, спайки в окружающих тканях. Это приводит к постепенному смещению студенистого ядра (протрузия диска) и формированию патологической подвижности между позвонками. Они, в свою очередь, усиливают сдавление корешков и, соответственно, увеличивают боли. А если человек к тому же еще и переохладится, заболеет гриппом либо еще каким-нибудь инфекционным заболеванием, все может закончиться очень плохо. Межпозвоночные грыжи способны привести к самым тяжким последствиям – парезам, параличам. Иногда требуется даже оперативное вмешательство. Как правило, грыжи возникают в возрастном промежутке от 20 до 60 лет. После 60 лет они образуются реже, поскольку к этому времени диски пропитаны солями кальция, почти совсем теряют свою эластичность и трутся друг о друга. Масса студенистого ядра практически отсутствует, а значит, выходить здесь уже нечему. В данный период велик риск переломов. Парез (от гр. «парезис» – ослабление) – ослабление произвольных движений; неполный паралич. Причины возникновенияОстеохондроз называют «горем от ума». Действительно, только разумная деятельность человека порождает ситуации, чреватые возникновением этого заболевания. Животные им не страдают, хотя описаны случаи развития остеохондроза у диких млекопитающих из-за гиподинамии при постоянном содержании их в тесной клетке. Гиподинамия – далеко не единственный и не самый важный фактор риска. Главное – обилие вредных для позвоночника видов труда, при которых неизбежно длительное пребывание в неудобных (нефизиологичных) позах. Нейрохирург Санкт-Петербургского центра хирургии позвоночника Вишневский А. А. выделяет три группы факторов максимального риска. I – профессиональный риск. Существует целый ряд профессий, требующих особенно грубого и длительного ущемления межпозвоночных дисков: грузчики, военные, каменщики, откатчики пород в шахтах… Сюда же относятся два вида спорта – тяжелая атлетика и спортивная ходьба. Длительное сидение перед экраном компьютера в одном и том же положении также создает предпосылки для развития остеохондроза. Нет никакой разницы между ученым, редактором, чертежником, которые способны просидеть целый день, не меняя позы, или рабочим, весь день простоявшим у станка, или продавцом, который в течение дня стоял за прилавком. Способствуют развитию остеохондроза некоторые виды профессиональной деятельности, связанные с чрезмерными вибрационными нагрузками на позвоночник (стоматологи, люди, работающие с пескоструйными аппаратами и отбойными молотками). Как показали исследования, наибольшее давление на позвонки и позвоночные диски происходит, когда человек сидит. Надо научиться сидеть правильно. Часто можно видеть, что у сидящего одно плечо поднято выше другого, позвоночник искривлен. При сидячей работе происходит сдавление нижней части живота и вообще туловища, что ведет к запорам, геморрою и даже к психическим заболеваниям. Снизить влияние такого образа жизни на здоровье можно с помощью физических упражнений на свежем воздухе или в том же помещении при открытой форточке. Необходимо приучить себя время от времени прерывать работу и выполнять упражнения для различных частей тела. Недостаток двигательной активности вызывает 3/4 всех заболеваний позвоночника. Однако и занятие видами спорта, которые односторонне развивают опорно-двигательный аппарат человека, также вредно. Прежде всего, чрезмерные однообразные нагрузки ведут к появлению остеохондроза у подростков, у которых еще продолжается процесс роста. II группа факторов риска развития остеохондроза зависит от правильного поведения человека. Дурная привычка горбиться или сутулиться – уже причина для возникновения этого заболевания. Очень немногие люди умеют стоять прямо и двигаться раскованно. Большинство не обладают той легкостью движений, которая вполне им доступна. Причина в том, что однообразные действия, повторяющиеся изо дня в день, навязывают нам определенные стереотипы движения, которые мешают использовать весь диапазон двигательных возможностей человеческого тела. При этом незаметно, но неотвратимо портится осанка, появляется мышечная скованность. III группа – риск лечения. Многие клиенты центров мануальной терапии жалуются, что после процедур у них усиливаются боли. Костоправы обычно отвечают им: ничего, мол, не волнуйтесь, это в вашем организме мобилизуются защитные резервы, которые до того дремали, потерпите еще немного, и боль пойдет на спад. Больной послушно терпит, резервы «продолжают мобилизовываться», а самочувствие упорно не желает меняться к лучшему… Дело в том, что прямолинейные вытягивания при остеохондрозе не только малоэффективны, но нередко просто вредны. Достаточно лишь слегка переусердствовать, вытягивая позвоночник, – и ущемление межпозвоночных дисков становится еще болезненнее. Среди других причин, способствующих развитию остеохондроза, можно назвать травмы. Например, часто вызывают травмы позвоночника занятия некоторыми видами спорта (фигурное катание, парашютный спорт, тяжелая атлетика и т. д.). Среди факторов, способствующих дегенерации дисков, следует назвать также и наследственность.
Таким образом, остеохондроз – это системное, многофакторное заболевание, обусловленное участием как наследственных, так и приобретенных факторов: травматических, возрастных, обменных, которые приводят к дегенеративно-дистрофическим изменениям в позвоночно-двигательном сегменте и нервно-мышечном аппарате. Остеохондроз может иметь множество различных проявлений. Это не всегда боли непосредственно в спине. Все зависит от того, к каким именно органам подходят нервные окончания корешков спинного мозга. Так, в начальной стадии заболевания могут отмечаться головокружение, головная боль, бессонница, напряженность в мышцах, плохое настроение, «прострелы», сильная боль в спине, отдающая в ногу, болевые ощущения в области седалищного нерва. Межреберная невралгия, люмбаго, радикулит, судороги и боль в икрах, ишиас – все это проявления и следствия остеохондроза. Не редкость и боли в области печени, сердца, в подложечной области и кишечнике. Очень часто боль при остеохондрозе бывает похожа на приступ стенокардии. Деформирующий спондилез – заболевание, развивающееся иногда в сочетании с остеохондрозом. Разница между ними в том, что перерождение межпозвонкового диска начинается не с ядра, а с фиброзного кольца. Волокна, его образующие, рвутся вблизи точек, где они крепятся к костному краю тел позвонков. В результате фиброзное кольцо выпячивается наружу сильнее, чем в норме, и, достигая передней продольной связки позвоночника, травмирует ее. Та отслаивается и постепенно обызвествляется. Затем по краям тел позвонков вырастают костные «клювы» – это и есть спондилез. На I стадии появляются слабые и неясные боли, которые проходят после разминки. На II стадии болезни – сильные боли и стойкое ограничение подвижности позвоночника, иногда поясничный лордоз, редко кифоз. На III стадии болезнь становится практически необратимой: костные выросты, постепенно увеличиваясь, идут навстречу друг другу и в итоге сливаются, образуя прочную сетчатую арматуру. При этом пораженный отдел позвоночника полностью теряет подвижность. ДиагностикаРентгенологическое исследование не всегда позволяет выявить особенности травм, опухолей и аномалий развития позвоночника. В ряде клиник применяются контрастные исследования (миелография, дискография и т. д.), компьютерная томография. Сегодня имеются методики, дающие возможности детально увидеть патологические изменения в позвоночнике. Идеальную картину изображения позвоночника и содержимого позвоночного канала можно получить с помощью магниторезонансной томографии. Этот метод безопасен. Единственным ограничением является наличие в организме пациента ферромагнитных (обладающих магнитными свойствами) сплавов – металлических протезов, скоб и т. д. ЛечениеВ остром периоде остеохондроза позвоночника необходим покой на 2–3 недели. Для улучшения микроциркуляции и снятия отека корешков спинного мозга практикуется внутривенное введение трентала, кавинтона, эуфиллина. Хороший противоболевой эффект оказывают раздражающие средства в виде мазей (финалгон, апизатрон, випросал и т. д.). Из лекарственных средств, которые пациенты могут приобрести в аптеках самостоятельно, можно назвать анальгетики (анальгин, парацетамол, баралгин, пенталгин и др.). Предпочтительнее прием так называемых нестероидных противовоспалительных препаратов. Это бутадион, индометацин, ибупрофен, вольтарен (диклофенак, ортофен), кеторолак, напроксен, флугалин, ксефокам, целебрекс и т. д. Принимают эти препараты в строгом соответствии с рекомендациями, указанными в инструкции. Обычно их принимают через 30 минут после еды и запивают 1/2 стакана чая или сока (так как они могут вызвать воспалительные заболевания желудка). Если используется ретардная форма (длительного действия), то ограничиваются однократным приемом препарата. Особую осторожность в приеме этих препаратов необходимо соблюдать больным с язвенной болезнью, нарушением функции печени или почек. Также могут быть аллергические реакции (в виде покраснения кожи, сыпи, периферичсеких отеков). При плохой переносимости таблетированных форм возможно применение препарата с помощью внутримышечных инъекций или в виде свечей. Для уменьшения негативного эффекта от приема нестероидных противовоспалительных препаратов и в качестве препарата, уменьшающего мышечные боли, на 7—10 дней назначают сирдалуд по 1 таблетке 3 раза в день. При увеличенном тонусе мышц, мышечных спазмах также применяется мидокалм (1 драже 3 раза в день). В период острых болей следует с большой осторожностью относиться ко всем видам вытяжения; массаж и электропроцедуры могут вызвать обострение процесса. То же можно сказать об использовании глубокого прогревания (горячими камнями, грелками, ваннами и т. д.). Дело в том, что в остром периоде заболевания сильный массаж и прогревание вызывают активный приток крови, и усиливается отек корешка, вследствие чего боль может усиливаться. Для восстановления суставных поверхностей в позвоночнике в период между приступами предлагается применение групп так называемых хондропротекторов – препаратов, содержащих хондроитин сульфат (хондроитин сульфат А, структум, мазь хондроксид и т. д.). Для достижения эффекта их необходимо принимать длительное время. Например, структум принимают по 2 грамма в день не менее 3 месяцев. Для улучшения венозного оттока в течение 1–2 месяцев применяются так называемые венотоники (детролекс, троксевазин, венорутон, препараты гинкго-билобы и др.). В межприступном периоде не следует забывать и о специальных упражнениях, занятиях в бассейне и т. д. При наличии современных методов комплексного консервативного лечения болевой синдром можно устранить практически у всех больных, однако у ряда пациентов необходимо провести своевременную операцию. После стихания острых болевых явлений показаны физиопроцедуры (магнитотерапия, ультразвук, грязевые и парафиновые аппликации, бальнеотерапия, подводное вытяжение и др.). В лечении больных с дегенеративными заболеваниями позвоночника должны принимать участие невропатолог, физиотерапевт, специалисты по мануальной терапии и лечебной физкультуре, а в ряде случаев нейрохирург и ортопед. Неплохо показала себя гирудотерапия. К сожалению, для предупреждения «отложения солей» в позвоночнике только диеты и лекарственных препаратов недостаточно. Поскольку отложение солей кальция в мягких тканях связано прежде всего с избыточной нагрузкой на позвоночный столб, от питания эти процессы зависят в очень и очень малой степени. Если эти вкрапления уже появились, то удалить их оттуда можно лишь хирургическим путем. Однако хирургическое удаление солевых вкраплений в мышцы и связки производится исключительно редко. Для того, кто вдруг пожелает проделать такую операцию, нужно сказать следующее. Чтобы добраться до околопозвоночных мышц и связок, хирург будет вынужден повредить скальпелем много здоровых мышц. Эти поврежденные мышцы впоследствии могут стать источником боли, равнозначной той, которая исходила от пораженных отложением солей кальция мышц и связок. Кроме того, это не исключает возможности образования новых солевых отложений. Так что следует решаться на операцию лишь в самом крайнем случае. Например, если ограничение подвижности позвоночника начинает вызывать значительные трудности в обычной жизнедеятельности или грозит серьезными и неприятными осложнениями. Поэтому особенно большое значение для предотвращения подобных новообразований имеет профилактика. Все сказанное относится к остеохондрозам обменного типа, которыми страдает большинство людей. Между тем существуют и воспалительные остеохондрозы, развивающиеся как осложнения после запущенных или недолеченных инфекционных заболеваний позвоночника – туберкулезного спондилита и гнойного остеомиелита. В таких случаях при лечении заболевания нужно сначала избавиться от инфекции. ПрофилактикаПри остеохондрозе нет большой разницы между предупреждающими мерами и лечебными: и те и другие в принципе одинаковы. Такая особенность остеохондроза объясняется очень просто: нет другого способа его вылечить, кроме как повернуть патологический процесс вспять или хотя бы затормозить его, не дать развиться дальше. Профилактика остеохондроза не представляет собой особо сложных мероприятий. Прежде всего, необходимо создавать такие условия работы, которые способствовали бы постоянному и полноценному кровообращению во всех органах и тканях, особенно вокруг позвоночника. Тогда в мышцах перестанут накапливаться в большом количестве продукты распада и всевозможные шлаки. Сами мышцы будут питаться достаточным образом, и механизм обызвествления задействоваться не будет. Все это достигается прежде всего активным образом жизни, разнообразием движений, прогулками на свежем воздухе, баней. Также очень хорошей профилактикой остеохондроза является массаж. Многие из народных средств весьма эффективно «размачивают» хрящи, предотвращая их дальнейшее растрескивание и расплющивание, восстанавливая их первоначальную структуру, упругость и гибкость. Но действия таких средств недостаточно, если их не сочетать с тщательно дозированной и продуманной механической нагрузкой, то есть с физическими упражнениями. Обызвествление, или отложение солей кальция, – естественный процесс. Если отложения солей в почках, желчном пузыре или, например, в стенках сосудов всегда происходят из-за избытка тех или иных веществ в организме и приводят к тяжелым заболеваниям, то отложение солей кальция не всегда отрицательно сказывается на состоянии здоровья. Часто костные наросты даже полезны. Они являются своеобразной защитой от нежелательных искривлений и переломов. Ведь они, как правило, образуются именно в тех местах, на которые постоянно выпадает длительная статическая нагрузка. И это происходит благодаря действию вполне естественного механизма костеобразования, работающего в нашем организме в течение всей жизни. Поэтому самое надежное средство профилактики остеохондроза – это непрерывная работа над своей осанкой – ее сохранением или исправлением. У мужчин чаще встречается нарушение осанки, называемое «плоская спина». При этом дефекте поясничный изгиб почти совсем отсутствует, спина сутулая, грудь впалая, плечи опущены. Результаты такой осанки – негибкий, подверженный травмам позвоночник, затрудненное дыхание. Дефекты осанки можно исправить путем укрепления мышц спины и живота. Изменения произойдут не сразу, но со временем ваше упорство будет вознаграждено: вы приобретете правильную и красивую осанку, благодаря которой ощутите, что ваша спина стала меньше уставать, а самочувствие значительно улучшилось. РадикулитОбычно радикулит путают с ревматизмом. На самом деле это совершенно разные заболевания. Ревматизм – это инфекционно-аллергическое поражение соединительных тканей. Он чаще всего развивается после ангины или после перенесения стрептококковых инфекций. Причем поражаются при ревматизме не только суставы и уж никак не только позвоночника. Бывает ревматизм сердечно-сосудистой системы, сердца и даже мозга. Также часто путают радикулит с остеохондрозом. Но радикулит, в отличие от остеохондроза, развивающегося в результате деформации костной ткани, является воспалением нервных корешков, которое может возникать и по другим причинам. Радикулит – это заболевание нервной системы. И обусловлено оно поражением прежде всего корешков спинномозгового нерва, отсюда и название (от лат. radix – корень). Поражение это чаще всего происходит в результате развития остеохондроза межпозвонковых дисков (дискоза). При сдавлении корешка (межпозвонковой грыжей, увеличенным суставом и т. д.) происходит нарушение кровоснабжения нервной ткани (ишемия) и нарушение венозного оттока, что приводит к местному отеку и к сдавлению нервных корешков. Однако радикулит может развиться не только вследствие заболевания остеохондрозом, но еще и вследствие перенесенных инфекций. Чаще всего поражается радикулитом пояснично-крестцовое нервное сплетение. Гораздо реже встречаются ишиас, грудной радикулит и шейно-грудной радикулит. Пояснично-крестцовое нервное сплетение. От спинного мозга на всем его протяжении отходит несколько десятков пар спинномозговых нервных корешков. Проникая через окружающие спинной мозг оболочки, эти нервные корешки выходят из позвоночного канала через специальные межпозвоночные отверстия, которые образуются костными выемками на задней поверхности каждого позвонка. В поясничной области эти нервные корешки располагаются в толще мышц по обеим сторонам позвоночника. Переплетаясь друг с другом, они образуют пояснично-крестцовое нервное сплетение. Из ветвей пояснично-крестцового сплетения складывается седалищный нерв. Проходя сквозь толщу ягодичных мышц, этот седалищный нерв спускается между мышцами задней поверхности бедра и на уровне подколенной ямки делится на более мелкие нервные окончания. Функции отдельных групп нервных волокон неодинаковы. Одни из них обеспечивают движение мышц, другие – чувствительность кожи, третьи – регулируют кровоснабжение и правильный обмен веществ в тканях. Поэтому при поражениях поясничных нервных корешков и седалищного нерва наблюдаются различные по характеру болезненные проявления. О пояснично-крестцовом радикулите говорят в том случае, когда поражены корешки пояснично-крестцового нервного сплетения. Пояснично-крестцовый радикулит, или люмбаго (в просторечии «прострел»). Возникает вследствие поражения нервных корешков пояснично-крестцового сплетения. Его основным симптомом являются резкие стреляющие боли в пояснице. Люмбаго – результат грубого механического раздражения нервно-мышечных контактов при разгибании ту-ловища, особенно в случаях сочетания этого движения с поворотом в сторону. В этих случаях возникают кратковременные боли в пояснице вследствие резкого перенапряжения поясничной мускулатуры. После снятия напряжения неприятные ощущения постепенно уходят и вновь не повторяются. Таким образом, люмбаго не является заболеванием. Моменты, предрасполагающие к заболеванию пояснично-крестцовым радикулитом, неразрывно связаны с особенностями строения и функции поясничного отдела позвоночника. На этот участок позвоночного отдела постоянно ложится значительная нагрузка от тяжести всей верхней половины тела. На поперечное сечение позвонка, равное всего 18–20 см2, опирается свыше 2/3 веса тела. Кроме того, большая нагрузка на них возникает и в связи со значительным объемом движений, возможным в этой области. Это и наклоны во все стороны, и повороты. Особенно возрастает нагрузка на поясничный отдел позвоночника при подъеме тяжестей и резких движениях. Совершенно естественно, что все это создает условия для постоянного раздражения нервных корешков и даже растяжения седалищного нерва. Возможность проявления различных неблагоприятных причин в поясничном отделе намного выше, чем в прочих отделах позвоночника. В грудной части объем движений позвоночника минимален. Шейный отдел позвоночника при достаточно большой подвижности испытывает относительно небольшую нагрузку. Поэтому грудной и шейный радикулиты – явление чрезвычайно редкое. Пояснично-крестцовый радикулит занимает первое место среди невралгических расстройств, в основе которых лежит заболевание остеохондрозом. Боли беспокоят человека в течение многих лет и характеризуются цикличностью, обостряясь в осенне-зимний период. У многих людей боль усиливается утром при вставании с постели и сопровождается ощущением одеревенелости спины. Это обусловлено венозным застоем в области сосудов, окружающих корешки спинного мозга. Обычно боль (люмбаго) стихает через 10–20 минут, но появляется вновь после ходьбы, долгого пребывания в согнутом положении (например, при работе на садовом участке) или в вынужденной позе. При распространении боли по ходу седалищного нерва – по задней поверхности ноги и в области ягодицы – болевой синдром называется люмбоишиалгия. Ишиас (от лат. «ишиадикус» – седалищный) возникает в результате поражения седалищного нерва. Существует его разновидность – люмбоишиалгия (от лат. «люмбальный» – поясничный и «алгос» – боль). Это наиболее легкая форма заболевания, характеризующаяся кратковременными болями и протекающая без серьезных нарушений. Больные жалуются на небольшую опоясывающую боль или боли по ходу других нервных стволов пояснично-крестцового сплетения, онемение ног, легкий озноб и иногда судороги в икроножных мышцах. Шейный радикулит по своей распространенности занимает второе место после пояснично-крестцового. Им могут страдать люди 30–60 лет. При раздражении нервных корешков шейно-плечевого сплетения появляется боль в плече, которая отдает в руку. Руку невозможно поднять, повернуть. Боль не успокаивается даже ночью, не давая уснуть. Возникает она и в лопатке. Как раз на уровне шестого шейного позвонка в отверстие позвоночного столба входит позвоночная артерия. На уровне второго позвонка она выходит и, проникая в полость черепа, снабжает кровью мозговой ствол, гипоталамус, мозжечок. Позвоночная артерия оплетена волокнами симпатического нерва, а в его функцию входит передача болевых сигналов. При остеохондрозе шеи, когда раздражаются волокна нерва, на мозг обрушивается поток болевых импульсов. Возникают сильные головные боли в шейно-затылочной части, тошнота, головокружение. Бывает шум в ушах, перед глазами мелькают мушки. Ощущают больные шейным радикулитом и боль между лопаток, иногда принимая ее за стенокардию. Характерным проявлением этого заболевания является ограничение подвижности шейного отдела, обусловленное болью, хрустом при поворотах головы. Часто появляется онемение в пальцах кистей. Болезненное ощущение увеличивается при повороте головы, движении руки, а также при чихании или кашле. В тяжелых случаях возникает онемение пальцев рук, постепенно возникает слабость и атрофия в мышцах больной руки. Обычно боль в шее (цервикалгия) усиливается при поворотах головы, после сна на высокой подушке. При разрастании остеофитов (костных наростов) может происходить сдавление сосудов, кровоснабжающих головной мозг. В этих случаях появляются дополнительные симптомы: головокружение, снижение зрения, шум в ушах, двоение в глазах и т. д. Частым проявлением шейного радикулита является плече-лопаточный периартроз – сильнейшие боли в плече и ограничение движений в суставе. Больным с резко выраженным шейным остеохондрозом запрещается: а) включать в комплекс гимнастических упражнений круговые движения головой и резкие наклоны вперед и назад, так как это может вызвать нарушения головного кровообращения; б) производить резкие движения головой; в) плавать на спине, кролем, любым другим стилем, при котором надо сильно отклонять голову, резко поворачивать ее влево и вправо. Плавать надо спокойно, опустив лицо близко к воде. Грудной радикулит, или межреберная невралгия. Это заболевание развивается при ущемлении корешков спинномозговых нервов на уровне грудного отдела, в межреберниках. Боли, его сопровождающие, обычно возникают за грудиной и между лопатками. Нередко им сопутствуют сердечные боли, напоминающие боли при ишемии. Но обращение к кардиологу, как правило, не выявляет болезни. Грудной отдел позвоночника поражается значительно реже, чем шейный. Боли в грудном отделе позвоночника (торокалгия) чаще всего возникают в межлопаточной области на высоте физиологического изгиба (физиологический кифоз). Боли могут отдаваться в грудину, носить опоясывающий характер, усиливаться при глубоком вдохе или кашле. Поражение средне– и нижнегрудного отделов позвоночника может вызывать опоясывающие боли по нижнему краю реберной дуги до паховой области, имитируя функциональные нарушения со стороны органов брюшной полости (желудка, желчного пузыря, кишечника). Шейно-грудной радикулит, или шейный «прострел», возникает, как правило, в результате остеохондроза верхнего отдела позвоночника. Очень редко в результате перенесенной инфекции или нарушения развития позвоночника. Больной вполне безболезненно наклоняет голову, потом поднимает ее – и чувствует острую боль в шее и затылке, а иногда также в плече и в лопатке. Иногда боли отдаются в руку, усиливаясь при напряжении мышц. У больных зачастую ночью немеют руки, а сама болезнь сопровождается повышенной раздражительностью, депрессией, реакцией на изменение погоды (давления и влажности), головной и сердечной болью. Причины возникновенияК заболеванию радикулитом приводят не только остеохондроз, но и многие инфекционные болезни. Чаще всего это происходит после гриппа, ангины и ревматизма. Известны также случаи, когда упорный радикулит возникает и на почве других инфекционных заболеваний: бруцеллеза, брюшного и сыпного тифа, туберкулеза. Особенно часто подобные осложнения происходят в тех случаях, когда больной переносит эти заболевания «на ногах», не обращаясь к врачу и не принимая необходимых мер для своевременного и правильного лечения. В этих условиях инфекция долго не ликвидируется и дает различные осложнения, в частности – радикулит. Пояснично-крестцовые нервные корешки или седалищный нерв воспаляются и вызывают резкие неприятные боли. Также зачастую приводят к заболеванию радикулитом нарушения обмена веществ в организме. В этих случаях радикулит может развиться как следствие заболевания подагрой или сахарным диабетом. Особенно часто пояснично-крестцовый радикулит возникает у лиц пожилого и преклонного возраста. Происходит это прежде всего в результате возрастных изменений в обмене минеральных солей. Эти изменения выражаются в отложении солей в тканях нервных корешков и нервных стволов, а главное – в позвонках, непосредственно у выхода корешков из позвоночного канала, то есть в районе межпозвоночных отверстий. Сужение последних вследствие солевых отложений способствует сдавливанию и раздражению корешков. Порой радикулит или ишиас могут развиться и на почве длительного авитаминоза. Кроме того, заболеванию радикулитом способствуют острые и хронические отравления организма различными ядами. Известно возникновение радикулита вследствие длительного контакта с так называемыми промышленными ядами (соли свинца, ртути, мышьяка). Это происходит прежде всего у лиц, связанных с указанными вредными веществами по роду своей профессиональной деятельности. Однако значительно чаще к хроническим формам радикулита приводит постоянное отравление алкоголем. Нервная система очень чувствительна к воздействию алкоголя, особенно и без того весьма уязвимые ее участки. Установлено, что после однократного приема всего лишь 50 г алкоголя его присутствие в нервной ткани обнаруживается в течение последующих 36–48 часов. В ряде случаев радикулит, и особенно ишиас, возникает на почве нарушений нормального кровоснабжения нижних конечностей – при заболевании, называемом облитерирующим эндартеритом. Главной причиной последнего является стойкое сужение просвета артериальных сосудов вследствие хронического отравления никотином. Эндартерит особенно тяжело протекает у людей, злоупотребляющих курением с ранней молодости. Необходимо отметить, что радикулит и ишиас, возникшие в связи с облитерирующим эндартеритом, протекают, как правило, очень длительно. Существенную роль в возникновении радикулита и ишиаса могут играть также различные заболевания и повреждения органов, близко расположенных к поясничному отделу позвоночника, а также различные болезненные процессы в области таза и по ходу седалищного нерва. Сюда прежде всего относятся заболевания и повреждения самого позвоночника. Так, всякого рода деформации, изменения обычной формы позвоночника после переломов и других повреждений поясничных позвонков, сопровождающихся смещением тел позвонков, вызывая ущемление нервных корешков, могут являться причиной пояснично-крестцового радикулита. Причиной остро возникающего и длительного радикулита бывает также выпячивание межпозвонковых дисков (хрящевых вкладышей между позвонками) в полость позвоночного канала при резких, внезапных физических напряжениях или при подъеме чрезмерных тяжестей. Непосредственное ущемление поясничных корешков вызывает в подобных случаях длительные и изматывающие боли. Воспалительные заболевания тел позвонков, происходящие чаще всего на почве туберкулеза, а также межпозвоночных суставов почти постоянно сопровождаются явлениями радикулита за счет вовлечения в воспалительный процесс расположенных по соседству нервных корешков. Рубцовые образования после повреждения ягодичных мышц и мускулатуры бедра, в толще которых проходит седалищный нерв, представляют собой нередко причину возникновения ишиаса. То же самое относится и к воспалительным очагам в костях таза и бедренной кости, вблизи которых располагается седалищный нерв. Возникающие в тканях по соседству с поясничными корешками, поясничными сплетениями и седалищным нервом различного рода новообразования (опухоли), как доброкачественные, так и злокачественные, оказывая непосредственное давление на нерв, также могут вызывать болезненные проявления, весьма сходные с теми, которые бывают при радикулите. Зачастую причиной радикулита являются мелкие травмы, ушибы поясничной области, неловкие движения при случайном падении, подъеме чрезмерных тяжестей, длительные физические нагрузки у непривычных к ним людей. Эти факторы, даже не вызывая повреждений позвоночника, связок и мышц, приводят к перерастяжению, порой весьма резкому, самих нервных корешков или седалищного нерва. Иногда при этом в нервной ткани возникают мелкие, «точечные» кровоизлияния. Большую роль в возникновении радикулита играет переохлаждение. Очень часто заболевание возникает практически сразу же после длительного пребывания в холодной воде, после работы в сыром, холодном помещении или даже после того, как человек просто посидел на холодном камне, на сырой земле и т. п. Известно немало случаев, когда заболевание развивается после, казалось бы, мимолетного, кратковременного пребывания в холоде. Например, радикулитом может заболеть человек, вышедший из парилки на мороз. Таким образом, весьма частой причиной заболевания радикулитом наряду с охлаждением является и просто некий «толчок», заключающийся в резкой смене температур. Необходимо подчеркнуть, что чаще всего заболевание возникает вследствие комбинации тех или иных неблагоприятных факторов. Например, радикулит может возникнуть у человека со значительным отложением солей в поясничной области сразу же после перенесенного гриппа или даже подъема непривычной тяжести, особенно если этот человек уже далеко не молод. Также радикулит может «прострелить» и при резком движении в поясничной области, совершенном где-нибудь в сыром и холодном помещении. Следует отметить, что люди, вообще не привыкшие к физическому труду, заболевают радикулитом намного чаще. Таким образом, помимо столь разнообразных внешних причин и нарушения обмена веществ в развитии заболевания немалую роль играет и общее состояние организма. Радикулитом несколько чаще болеют мужчины. В возрасте до 20 лет это заболевание вообще встречается крайне редко. В таком возрасте радикулит возникает, как правило, лишь вследствие различных инфекционных заболеваний. У людей же старше 45 лет это заболевание вызывается преимущественно нарушением обмена веществ или различными возрастными изменениями в позвоночнике. Также отмечается определенная сезонность заболевания. Чаще всего радикулит возникает в холодное и сырое время года – ранней весной или поздней осенью. Соответственно, чаще всего радикулитом болеют люди, проживающие в северных районах и в средней полосе России. В местностях с теплым и сухим климатом это заболевание распространено меньше и протекает, как правило, гораздо легче. СимптомыЧаще всего радикулит проявляется внезапной пронизывающей болью. Иногда боли проявляются постепенно, понемногу охватывая всю поясничную область или только одну половину поясницы, грудь, шею. Затем боли могут распространиться и на заднюю поверхность бедра, голень и стопу. В редких случаях такие болевые ощущения могут сосредоточиваться только в одной из перечисленных областей. Эти болевые ощущения усиливаются при движениях, кашле, а в первые дни болезни, когда боли наиболее сильные, – даже при простом изменении положения тела. В остром периоде боли особенно беспокоят ночью, а днем проявляются менее интенсивно. Выраженность болей в различных случаях также неодинакова. Порой они не резки и вполне терпимы; больные продолжают работать практически в своем обычном режиме. Но порой эти болевые ощущения бывают настолько сильными, что вынуждают больных не только оставаться в постели, но даже стараться не дышать. Температура поднимается редко, а если даже и поднимается, то, как правило, не превышает 37,2—37,4°. Сон нарушается лишь в том случае, если имеются резкие боли. Правда, из-за усиления болей при натуживании нередко наблюдается склонность к запорам. Кроме того, больные часто жалуются на «ползание мурашек», ощущения покалывания, жжения, онемения или похолодания в области бедра или голени. Может изменяться чувствительность кожи на отдельных участках в области поясницы или на больной ноге. В начале заболевания чувствительность обычно обостряется, а затем – снижается. Особенно резкую боль больной испытывает при надавливании на поясничную область по ходу седалищного нерва, и потому самыми болезненными бывают движения, при которых пораженные отделы нервной системы подвергаются натяжению, то есть при поднимании выпрямленной ноги, наклонах туловища вперед и в стороны, резких движениях, например, как мы уже отмечали, при чихании, кашле и так далее. При радикулите нередко изменяется осанка больного, отчего могут возникнуть искривления позвоночника. Изменяется даже походка больных: во время ходьбы они все время слегка сгибают ногу в колене, стараются полностью не наступать на нее, предпочитая опираться преимущественно на носок. Однако изменения осанки и походки носят временный характер и после излечения больного полностью ликвидируются. Для того чтобы уменьшить боли и предупредить их усиление, больные стараются принимать в постели удобную, так называемую противоболевую, позу: они обычно лежат на спине с согнутой в коленном и тазобедренном суставах ногой, отведя ее наружу. Однако длительное пребывание в одной и той же позе иногда также приводит к усилению болей из-за возникающих при этом неблагоприятных условий для кровообращения больной области. Как и при всяком другом длительном заболевании, при затяжных формах радикулита у больных постепенно наращивается утомляемость, в связи с чем повышается раздражительность, снижается аппетит и расстраивается сон. Все признаки не являются специфическими проявлениями именно описываемого нами заболевания, а лишь представляют собой реакцию на затянувшийся процесс заболевания радикулитом. По мере выздоровления и уменьшения болей эти явления проходят, работоспособность восстанавливается и раздражительность пропадает. Продолжительность заболевания у разных людей также различна. Бывают случаи, когда радикулит продолжается всего несколько дней, иногда – несколько недель. В тяжелых же случаях, трудно поддающихся лечению, он порой растягивается до нескольких месяцев. Это зависит от того, насколько своевременно начато и насколько правильно проводится лечение. Поэтому не затягивайте и при первых же симптомах радикулита обращайтесь к невропатологу. ЛечениеВ настоящее время имеется большое количество различных способов лечения радикулита, а также множество лекарственных препаратов. По характеру воздействия все лечебные мероприятия делятся на две группы. Одна группа имеет своей задачей непосредственное лечебное воздействие на болезненный процесс в пораженных нервных корешках. Эта группа мероприятий направлена прежде всего на снятие болей, изнуряющих больного и вызывающих ограничение (иногда значительное) его подвижности. Другая группа лечебных мероприятий направлена на устранение причин, вызывающих радикулит. В этом комплексе мероприятий предусматриваются также меры, способствующие общему укреплению организма больного. Обе группы мероприятий применяются одновременно, поскольку это единственно возможный путь достигнуть действительного эффекта от лечебных процедур. Например, если выявлена связь заболевания пояснично-крестцовым радикулитом с нарушением обмена веществ, назначаются специальные мероприятия, направленные на нормализацию обменных процессов в организме. Это могут быть не только диета, но еще и различные гимнастики, а также массаж. Иногда даже приходится рекомендовать больному изменить условия его работы или отказаться от тех или иных привычек. Если же причиной радикулита является какой-нибудь инфекционный процесс в организме (например, костный туберкулез), то прежде всего должно быть назначено лечение, направленное на полную ликвидацию инфекции. Иногда радикулит поддерживается хроническим воспалительным процессом в нёбных миндалинах (обычно это проявляется частыми ангинами). В подобных случаях также не следует ограничиваться лечением только радикулита – иногда приходится прибегать к хирургическому удалению пораженных миндалин. Часто такая операция приводит к быстрой ликвидации радикулита. Если же радикулит или ишиас являются следствием сдавливания корешков или седалищного нерва опухолью, то, соответственно, наиболее эффективным лечением является оперативное удаление опухоли. Болезни суставовАртрозАртроз – самое распространенное среди ревматологических заболеваний, это неизменный спутник старости. Согласно статистике, после 45 лет каждый шестой человек страдает этим недугом. Однако следует отметить, что у мужчин бывает артроз в 2 раза реже, чем у женщин. Артроз – это заболевание, связанное с нарушением обмена веществ в межсуставном хряще, оно имеет еще одно, более полное медицинское название – остеоартроз. Причины возникновенияПричиной артроза являются перегрузки у пианистов и программистов, постоянно «барабанящих» пальцами по клавиатуре. Кроме этого, к артрозу приводят большие физические нагрузки и связанные с ними травмы и микротравмы, поэтому артроз – частое заболевание у спортсменов (особенно у боксеров, борцов, бегунов и футболистов), танцоров, каскадеров. Так называемый первичный остеоартроз передается по наследству – например, узелковый артроз, когда суставной хрящ изначально очень «слабый». Вторичный остеоартроз возникает в результате перенесенных травм, болезней и т. д. Таким образом, если человек, с рождения предрасположенный к артрозу, начинает активно работать физически, постоянно испытывая перегрузки, то артроз ему, что называется, гарантирован «на все сто». ОсложненияОстеоартроз, прогрессируя, существенно снижает качество жизни: приводя к периартриту (воспалению окружающих сустав тканей), синовиту (воспалению оболочки, «выстилающей» полость сустава) и как следствие – к боли. Болезнь имеет тенденцию прогрессировать, постепенно все более ограничивая подвижность и работоспособность человека. Со временем остеоартроз может вызвать стойкое ограничение дееспособности и даже привести к инвалидности. Если «шипы» разрослись – процесс уже необратим. Ограничение подвижности в этом случае означает, по сути дела, полную неработоспособность сустава: особенно опасен «запущенный» артроз крупных – коленных и тазобедренных – суставов. В этом случае у человека может развиться некроз кости – отмирание и разрушение костной ткани. Диагностика и лечениеПоскольку остеоартроз – заболевание достаточно сложное, его диагностику и лечение должен проводить только специалист, хорошо знакомый со всеми особенностями этого заболевания. В начальных стадиях обычно применяются противовоспалительные препараты. Если болезнь уже приняла затяжной характер и осложнена периартритом или синовитом, врачи применяют местные инъекции кортикостероидов. В случаях когда болезнь серьезно запущена, остается единственный способ помочь больному: эндопротезирование – хирургическая операция по замене пораженного сустава на искусственный, но здесь следует иметь в виду, что подобная операция – вещь очень дорогостоящая, длительная и травматичная. Она связана с большой кровопотерей, с длительным периодом реабилитации и по возрастным показаниям назначается далеко не всем. ПрофилактикаПрофилактика артроза достаточно проста и доступна практически любому человеку, независимо от возраста и от пола. Нужно прежде всего более осмотрительно подходить к физическим нагрузкам, стараться избегать их. И еще – следить за собственным весом, чтобы не носить «в себе» лишние килограммы, ведь артроз – это «болезнь перегрузок». АртритСлово артрит в переводе с латинского означает «воспаление сустава». Если поражены воспалением не один, а много суставов, заболевание называется полиартритом (от гр. «поли» – много). Вообще под артритом подразумевается множество заболеваний суставов воспалительного характера, возникающих как от проникновения инфекции (туберкулез, бруцеллез и другие), так и при нарушении обменных процессов (подагра). Артрит может также развиться как следствие ревматизма – инфекционно-аллергического поражения суставной ткани, возникающего, в свою очередь, после ангины или других стрептококковых заболеваний. Артрит проявляется прежде всего болью сустава при движении, а также покраснением и увеличением в объеме (опухолью) в месте поражения. В области сустава заметно повышается температура. В полости сустава может накапливаться жидкость – воспалительный выпот, или экссудат. Кроме того, заболевание это сказывается и на общем состоянии организма; появляется слабость и общее повышение температуры тела. Чаще всего артрит затрагивает суставную жидкость, однако если его не лечить, переходит на хрящ, связки, сухожилия и кости. Подсчитано, что в общей сложности артритом болеет каждый седьмой человек, достигший 45 лет, и каждый третий человек после 60. Страдают этим недугом и молодые люди, рано потерявшие подвижность суставов. Существует, по крайней мере, шестнадцать форм артрита, различных по происхождению, симптоматике и лечению. Наиболее распространенными из них являются остеоартрит и ревматоидный артрит. Остеоартрит – одно из самых распространенных заболеваний суставов и одна из распространенных причин нетрудоспособности, особенно среди пожилых людей. Начало болезни часто протекает бессимптомно. Считается, что та или иная форма этого заболевания развивается в течение жизни практически у всех. Многие этого просто не замечают. Чаще всего те изменения, которые вызваны остеоартритом, поражают коленный и голеностопный суставы, а также нижние отделы позвоночника. Что же происходит при этом заболевании? В суставе размягчается хрящ, его волокна разделяются и распадаются. Это вызывает раздражение ткани, покрывающей хрящ, и ткани, выстилающей поверхность кости. Что, в свою очередь, приводит к непредсказуемому росту костной ткани и образованию костного шипа внутри сустава или снаружи. Все это и является причиной плохой подвижности сустава. Ученые считают, что так называемый «возрастной» остеоартрит развивается в результате механического износа ткани: стареют клетки хрящевой ткани – хондроциты. Это, а также наследственная слабость хряща, недостаточное выделение внутрисуставной жидкости, которая необходима для смазки сустава, может провоцировать заболевание у людей разного возраста. Бывает, что остеоартрит развивается в результате травмы или инфекции. Болезнь более тяжело протекает у людей, ведущих малоподвижный, нездоровый образ жизни. Избыточный вес создает дополнительную нагрузку на пораженные суставы, и болезнь прогрессирует стремительнее. Ревматоидный артрит (коррозия суставов) напоминает разрушение металлических конструкций, оставленных под дождем. Если не принять экстренных мер, «коррозия» буквально съест сустав, и когда от здоровых тканей ничего не останется, кости срастутся между собой. Произойдет своеобразное «самоизлечение» органа за счет полной утраты его подвижности. По научному это называется анкилоз. Ревматоидный артрит – заболевание не только суставов, он затрагивает другие системы организма – мышцы, кожные покровы, кровеносную систему. Причины болезни до сих пор остаются невыясненными. Существует мнение, что фактором риска может быть аллергическая реакция организма на определенный раздражитель. Другие исследователи полагают, что все дело в ослабленной иммунной системе. И действительно, по непонятным причинам иммунная система человека будто слепнет. Она «ополчается» против хозяина, которого должна защищать. В организме заболевшего вырабатываются вещества, разрушающие родные клетки и ткани. В первую очередь удар обрушивается на соединительную ткань сустава. На этой стадии симптоматика выражена еще не ясно. Через некоторое время воспаленная ткань разрастается и утолщается, образуя шипы. Они постепенно врастают внутрь хрящевой ткани и разрушают ее. Сустав при этом уже почти теряет свою подвижность. «Ржавчина» может коснуться и младенца, и старца. Наиболее уязвимый возраст – от 20 до 50 лет. (Женские суставы ревматоидный артрит поражает в четыре раза чаще.) У детей эта болезнь захватывает, как правило, коленные суставы. У мужчин «метит» стопы, суставы пальцев на ногах, потом медленно ползет вверх, захватывая колени и тазобедренные суставы. На ранней стадии очень типичен синдром «утренней скованности». К примеру, сразу после пробуждения трудно сжать пальцы в кулак или пошевелить пальцами ног. Боль накатывает приступами: несколько дней не отпускает, потом наступает период покоя. И вновь неприятности возобновляются. Ревматоидный артрит всегда симметричен. Если уж болят, то сразу оба колена или одноименные тазобедренные суставы. Когда пациента донимает боль только в одном суставе, на девяносто процентов можно быть уверенным, что это не ревматоидный артрит. У половины заболевших есть собратья по несчастью среди родственников – налицо генетическая предрасположенность. ЛечениеПри остеоартрите лечение заключается прежде всего в снятии болевого синдрома. Для этого, особенно на начальном этапе, используются различные мази и кремы, снимающие боль и отечность. Иногда неплохой эффект оказывает обычный аспирин, который уменьшает воспалительные процессы и облегчает боль. Но если больные остеоартритом принимают противовоспалительные средства на протяжении длительного времени, страдает слизистая оболочка желудочно-кишечного тракта и, что самое неприятное, от лекарственной терапии может ухудшиться состояние хрящевой ткани. Поэтому французскими учеными создан препарат «Структум». Он содержит хондроитин сульфат – вещество, из которого и состоит хрящевая ткань человека. Поступление «хряща» в организм извне способно защитить и восстановить пораженные суставы. В тяжелых случаях требуется хирургическое вмешательство вплоть до протезирования. Поэтому больные остеоартритом обязательно должны наблюдаться у специалиста. Справиться с ревматоидным артритом проще всего на самых ранних стадиях, когда процесс еще не запущен. Поэтому самое главное – вовремя попасть на прием к специалисту-ревматологу. Значительное улучшение может наступить при правильно подобранном лечении и на более поздних стадиях развития ревматоидного артрита. Разумеется, лечение подбирает врач строго индивидуально. В последнее время все больше сторонников находит лечение холодом. Существуют специальные рефрижераторы, в которых поддерживается температура –110 °C. Больному назначают курс из кратковременных сеансов при такой, казалось бы, невозможной температуре в респираторе. Разработан и метод локальной хладотерапии: больное место обрабатывается парообразным азотом. Он при кратковременном применении не вызывает обморожений, но дает хороший обезболивающий эффект. Иногда прекрасный эффект дает чередование холодных и теплых процедур. В домашних условиях снизить боль поможет тепло, но не общее, а локальное. Подогрейте до 60 °C (чтобы от кастрюльки шел легкий пар) воду, окуните в нее махровое полотенце, отожмите, приложите к больному месту и оберните компрессной бумагой. Держите компресс, пока не остынет. В иных случаях помогает не тепло, а холод. Попробуйте во время приступа боли приложить к суставу пузырь со льдом. Морской, насыщенный солями воздух, грязи, радоновые минеральные и сероводородные ванны часто дают положительный результат. Благодаря санаторному лечению удается на несколько десятилетий приостановить развитие грозной болезни и поддерживать хорошее самочувствие больных. Но во время обострения санаторное лечение противопоказано. ПрофилактикаВ профилактике артрита главную роль играет диета. Такие продукты, как лук, томаты, перец, баклажаны, рафинированный сахар, рафинированный крахмал, молочные продукты, продукты, содержащие искусственные красители, консервы и пресервы, дрожжи, цитрусовые и другие могут осложнить течение болезни. От перечисленных продуктов врачи рекомендуют отказываться сразу, а не постепенно. Перейдите к четырехдневным циклам принятия пищи. Старайтесь употреблять в пищу один и тот же продукт лишь один раз в течение четырех дней, исключив его из рациона в последующие три дня. Включая в меню новый продукт, всякий раз тщательно следите за состоянием своего здоровья. Возникла слабость, тошнота, усилилось недомогание? Суставы стали больше болеть? Значит, именно этот продукт вызывает у вас аллергию, которая может быть причиной заболевания. Обязательно в эти дни принимать полный комплекс витаминов и минеральных веществ. Особенно важно, чтобы организм в достатке получал витамин С. Частые простудные заболевания должны вас насторожить. Любая простуда, а тем более грипп, ангина, тонзиллит, фарингит, должны заставить вас оставаться в постели как минимум неделю. Избегайте холодных сырых помещений. Одевайтесь по погоде – не переохлаждайтесь. Остерегайтесь травм. Научитесь правильно падать, так, как это делают маленькие дети – выставив вперед руки. А сумки пусть летят в сторону! Бросьте курить. Во время курения сужаются сосуды, а при артрите микроциркуляция крови и питание всех тканей сустава и без того нарушены. Пяточная шпораПяточная шпора – это шиповидное костное разрастание на пяточной кости. Наиболее часто она образуется у тех, кто страдает продольным плоскостопием. Уплощение продольного свода стопы приводит к ее перегрузке. А потом развивается воспалительный процесс, а надкостница пяточной кости и окружающие ее ткани изменяются и деформируются. Деформация пяточной кости может быть следствием ревматизма, ревматоидного артрита, нарушений обмена веществ (например, подагры), острых и хронических инфекций – гонококковой, хламидийной. ЛечениеЛечение обязательно должно быть комплексным. Сначала нужно разгрузить болезненную область. Хорошо себя зарекомендовали ортопедические стельки, изготовленные по индивидуальному заказу, с выкладкой внутреннего и наружного сводов, углублением и мягкой прокладкой под пяткой. Многим помогают теплые ножные ванны с морской солью, улучшающие кровообращение в стопе и питание ее тканей. Неплохой результат дают физиотерапевтическое лечение и лазеротерапия, которые назначает врач. Если эти методы не помогли, следует обратиться к лекарствам. Обычно назначают нестероидные противовоспалительные препараты (пироксикам, диклофенак, метиндил) или лекарственные мази и кремы (финалгол, вольтарен, мобилат). Но любой вид консервативного лечения назначает врач-ортопед. Иногда требуется оперативное вмешательство. Иссекают воспаленные мягкие ткани, окружающие шпору, и удаляют костное разрастание. Сейчас эти операции проводят с использованием эндоскопической техники, максимально щадящей здоровые ткани. ПодаграПодагра – это болезнь, которая вызвана переизбытком в организме мочевой кислоты; она характеризуется отложением мочекислых солей в различных тканях и органах, особенно в суставах. Вокруг этих отложившихся солей происходит воспаление с образованием болезненных узелков, являющихся специфическим признаком подагры. Наиболее часто соли мочевой кислоты откладываются в суставах пальцев ног, поскольку там наиболее тонкая сеть капилляров. Неслучайно слово «подагра» переводится с греческого – «капкан ноги». Тем не менее возможны поражения подагрой и других членов и органов человеческого организма. Например, возможна подагра ушных раковин, подагрический нефрит (поражение почек), миокардит (подагрическое поражение сердца) и т. д. Однако все это бывает довольно редко, чаще всего подагра поражает именно суставы. Причины возникновенияВ развитии этой болезни большую роль играют переедание (особенно избыточное потребление мяса и мясопродуктов, алкоголя, всего жирного, острого, перченого), а также малая подвижность. Слишком питательная пища в избытке поставляет в наш организм серу и известь, в которых кости, безусловно, нуждаются, но при излишках в одних местах сгущается кровь, а в других образуются вредные вещества. СимптомыОбычно подагра проявляется не сразу. Почки у людей, предрасположенных к этому заболеванию, не в состоянии до конца очистить кровь от продуктов белкового обмена. В крови повышается уровень мочевой кислоты. А она, в свою очередь, скапливается в виде кристаллов вокруг суставов. Это приводит к воспалению, сильной боли и отеку. Сначала ничего явного не происходит, но потом человек неожиданно замечает, что один из суставов на ноге (а порой и на руке) словно немного увеличился – это значит, что вокруг него образовалось много извести и камней, в результате чего сустав, воспаляясь, распух и начался опасный процесс. Правда, занимает этот процесс несколько лет и поначалу происходит малозаметно. К пораженному суставу присоединяются другие, и когда их количество переходит определенный рубеж, начинаются сильные боли, которые еще и ограничивают подвижность ног (или рук) и весьма портят их внешний вид. Заболевание протекает длительно, часто перемежается острыми приступами, которые происходят в основном в ночное время или под утро. Накануне приступов обычно наблюдается общее ухудшение самочувствия, а также увеличение объема мочи. Причем такие приступы происходят, как правило, после хорошего застолья с обилием мясной и рыбной, особенно жареной, пищи, яиц и алкоголя. Чаще всего подагрой страдают мужчины в возрасте после 40 лет. Это болезнь обмена веществ. Основные клинические проявления подагры связаны с артритами. Точно поставить диагноз можно лишь спустя две недели после приступа – об этом можно судить по уровню содержания мочевой кислоты в крови. Во время приступа, как правило, уровень мочевой кислоты или низкий, или в норме. ЛечениеПриступ подагры купируется препаратом «Колхицин», в состав которого входят активные вещества древесной коры. Но колхицин имеет явно выраженный побочный эффект. Частые приступы могут вызвать деформацию костей и суставов, что приведет к сильнейшим болям даже при обыкновенной ходьбе. ПрофилактикаГлавное, что должен запомнить больной подагрой, это правильная диета. Желательно полностью исключить из рациона говядину, свинину, субпродукты, ракообразные, моллюски, анчоусы, сельдь, алкоголь, кофе, чай, чечевицу и бобовые, сельдерей, редис, грибы, горох, шпинат, спаржу, цветную капусту, лук, томаты, перец. Необходимо обильное питье. Жаль, что многие люди пренебрегают этими рекомендациями. Но профилактика приступов всегда предпочтительнее, чем медикаментозное вмешательство. Фитолечение при подагре
ОстеопорозИз системных заболеваний костей наиболее распространенным является остеопороз. От остеопороза следует отличать сопутствующие ему состояния, которые, не будучи прогрессирующими, не представляют особой опасности. Например, наступающее с возрастом снижение костной массы, обозначающееся термином «остеопения». Остеопения, в принципе, нормальный физиологический процесс. Ее нельзя расценивать как болезнь, пока потеря костной массы не становится критической. Кроме этого, существует еще и процесс, называемый в медицинской практике «остеомаляция». Остеомаляция – это нарушение минерального состава костей. Его можно представить как процесс, обратный отложению солей. Это своеобразное «вымывание» минеральных элементов из кости, ее размягчение, в то время как остеопороз – это нарушение структуры костной ткани (кости становятся более пористыми – «прозрачными»). Остеопороз – это системное заболевание костей, характеризующееся снижением костной массы и нарушением структуры костной ткани, приводящим к снижению прочности костей и повышению риска переломов. В России в результате исследований, проведенных Институтом ревматологии РАН в разных регионах страны, установлено, что 28 % людей старше 50 лет уже страдают остеопорозом. Иными словами, у них наблюдается большая потеря костной массы из-за уменьшения плотности костей. Некоторых эта беда застает врасплох еще в детстве, однако у большинства людей болезнь развивается уже в зрелом возрасте. Само название болезни образовано от двух греческих слов: «остеон» – кость и «порос» – отверстие, пора – и означает «пористые кости». Остеопороз бывает местным и общим. Местный остеопороз чаще всего связан с нарушением кровообращения, например уменьшением венозного оттока крови при длительной неподвижности какой-либо части тела (в основном – конечности). Общий остеопороз может возникнуть под влиянием различных и весьма многочисленных факторов. Остеопороз может быть врожденным. Особенно часто к заболеванию остеопорозом приводят серьезные ожоги или обморожения, а также электротравмы. Известны две формы течения остеопороза в начальной стадии – медленная и острая. Причины возникновенияКостная система не остается неизменной. Сформировавшись к 16–20 годам, в течение последующей жизни человека она лишь периодически обновляется: старая костная ткань заменяется новой. Этот процесс находится под генетическим контролем организма. Но с возрастом, когда гормональное равновесие нарушается, контроль этот ослабевает, и процесс рассасывания старой костной ткани начинает преобладать над восстановлением новой. Происходит так называемая резорбция кости – кость теряет свою плотность, становится хрупкой, легко подверженной переломам. По этой же причине у пожилых людей кости после переломов срастаются долго и трудно. Ослабление костной ткани происходит, прежде всего, вследствие недостаточного содержания в организме кальция, столь необходимого для поддержания формы и прочности костей. Однако простое повышение употребления кальция не приводит к предотвращению остеопороза. Во-первых, потому, что кальций жизненно важен не только для здоровья костей. Во многих случаях наш организм готов жертвовать прочностью костей ради поддержания в норме других органов и систем организма. В результате чего происходит не только недостаточный ввод этого минерала в костную ткань, но порой даже и вывод его оттуда для других нужд организма. Особенно часто это происходит с людьми, склонными мало нагружать свои кости и предпочитающими «сидячий» образ жизни активному. Во-вторых, усвояемость кальция напрямую зависит от наличия в организме фосфора. Оптимальное соотношение кальция и фосфора в человеческом организме должно быть 2,5 к 1 соответственно. Таким образом, если вы потребляете много кальция, а фосфора при этом в вашем организме очень мало, то весь неусвояемый избыток кальция выводится с мочой и калом. И это в лучшем случае. В худшем – этот лишний кальций, поступив в вашу кровь, может стать настоящим ядом для организма. Однако даже уравновешивания кальция и фосфора оказывается недостаточно для предотвращения остеопороза. Потому что наш организм для поддержания своей нормальной жизнедеятельности нуждается не только в кальции и фосфоре, а еще и в достаточном количестве витамина D. Усвояемость фосфора напрямую связана с наличием в организме йода, йода – с кобальтом. Кобальта – с железом. Железа – с медью и калием и т. д. На медицинском языке это называется гомеостазом. Гомеостаз (от гр. «гомойос» – подобный и «стасис» – неизменное состояние) – постоянство состава и свойств внутренней среды организма. СимптомыОстрая форма остеопороза обычно проявляется следующим образом. Подняв тяжесть, например внука, или споткнувшись о ковер, человек ощущает острую интенсивную боль. Зачастую такая боль приводит к ошибочному диагнозу инфаркта, плеврита или острого заболевания брюшной полости. При медленном начале остеопороза время от времени возникает тупая боль в спине, особенно при чередовании покоя и движения. В обоих случаях больные указывают на общее снижение работоспособности и быструю утомляемость. Ранняя диагностика остеопороза очень затруднена. Симптомы остеопороза, как правило, нетипичны. Чаще всего это бывает боль в спине. Основной жалобой является боль в крестце и пояснице, усиливающаяся при физической нагрузке и ходьбе. Нередко возникает ощущение тяжести между лопатками, утомляемость, частая необходимость полежать и отдохнуть. Многих людей могут подолгу беспокоить боли в суставах и позвоночнике. Эти боли также особенно усиливаются после физической нагрузки или длительного пребывания в одном положении и обычно ослабевают или исчезают после отдыха лежа. Боли непостоянны. Большинство больных отмечает периоды их обострения и стихания. Например, боли могут усиливаться при изменениях погоды, в холодное время или после переживания какой-либо отрицательной эмоции. Боли в костях носят летучий характер, появляясь то в руках, то в позвоночнике, и поэтому больные часто обращаются к терапевту по поводу «ревматизма», «полиартрита» и т. п. Нередко боли в спине и костях таза даже приковывают человека к постели, в результате чего он не может обходиться без посторонней помощи. Иногда же остеопороз может проявляться и как артрит, и как остеохондроз. Кроме того, остеопороз обычно развивается исподволь, медленно и чаще всего выявляется лишь после получения переломов, когда потеряно более 30 % костной массы. Как правило, это переломы позвоночника, шейки бедра или лучевой кости. Также очень распространены болезненные переломы нижнего предплечья. Они происходят порой из-за самой минимальной травмы – достаточно просто оступиться или упасть. При этом в 50-летнем возрасте чаще всего возникают переломы лучевой кости. В более пожилом возрасте преобладают переломы шейки бедра, в результате которых десятки тысяч людей становятся пожизненными инвалидами. Тысячи людей умирают в результате осложнений после таких переломов. Сжатие тела позвонка чаще всего происходит в нижней части грудного или в верхней части бедренного отдела позвоночника. Наиболее часто подвержены переломам позвонки с VI грудного до III поясничного отделов. Так же часто происходят множественные переломы ребер, о которых больные обычно узнают только после рентгенографии грудной клетки, часто происходящей совсем по другому поводу. Внезапно появляется острая боль, которая отдается в грудной клетке, животе или ногах. В таких случаях совершенно понятно, что, например, микропереломы позвонков могут сопровождаться острой болью в груди или брюшной полости. Но и эти симптомы могут обмануть, поскольку напоминают клиническую картину инфаркта миокарда, плеврита или какого-нибудь острого желудочно-кишечного заболевания. При остеопорозе боли, как правило, проявляются в грудном отделе позвоночника. Они имеют ноющий и достаточно длительный характер. Окружающие мышцы нередко спазмируют, но не настолько сильно, как при обострении остеопороза (в быту такое обострение обычно называют радикулитом). Больному хочется сесть или лечь, после чего неприятные ощущения, как правило, проходят. Разрушение позвонков при остеопорозе происходит обычно постепенно. Изо дня в день накапливается все больше и больше микроскопических переломов, сопровождаемых постоянной, хотя и вполне умеренной болью. Это приводит к искривлению позвоночника в грудном отделе (кифозу). Больной приобретает осанку, обычно обозначаемую в англоязычной литературе как «вдовий горб» (dowagers hump). Появляется поперечная складка кожи на животе, реберная дуга опускается ниже, подбородок ложится на грудь. Это свидетельствует об активном процессе разрушения позвоночника. Кроме того, в результате таких переломов позвонков, которые называются компрессионными, рост больного может уменьшиться на 10–12 см, в то время как при нормальном старении уменьшение роста происходит не более чем на 5 см. Деформация грудного отдела позвоночника приводит к затруднению дыхания, болям в боках, потому что из-за укорочения торса сжимается внутригрудное пространство, а ребра начинают давить на подвздошные кости. В результате этого могут нарушаться процесс мочеиспускания и произойти другие нарушения, в зависимости от характера и величины смещения скелетных костей. У некоторых из-за постоянных болей обостряется общая чувствительность, они становятся чрезмерно нервозными или испытывают изо дня в день гложащее их чувство тревоги. Итак, кроме только что перечисленных нами признаков наиболее точными показателями возникновения остеопороза являются: • ночные судороги в голенях и стопах; • боль в костях; • боль в пояснице; • сильная утомляемость; • избыточный зубной налет, парадонтоз; • рахит; • преждевременное поседение; • учащенное сердцебиение. Пародонтоз – это остеопороз ротовой полости. Он виновник того, что почти у 40 % людей в возрасте старше 60 лет разрушаются и выпадают зубы. А также снижается и общая минеральная насыщенность всей костной ткани организма. ДиагностикаНаиболее современными инструментами, позволяющими с большой степенью точности измерять эквивалент костной массы – минеральную плотность костной ткани (МПК), являются рентгеновские денситометры. Они позволяют выявить уже от 2 до 5 % потери костной массы. Кроме этого, при помощи денситометрии можно определять содержание кальция, жира и мышечной массы во всем организме. Причем наряду с показателями наличной плотности кости автоматически вычисляется процентный коэффициент соответствия каждого случая общей половозрастной норме. Измерение МПК осуществляется без нарушения кожных покровов. Оно может быть проведено в течение нескольких минут и повторяться неоднократно, практически не приводя ни к каким побочным эффектам. Кроме рентгена и рентгеновских денситометров сейчас в России имеется еще два вида диагностического оборудования, позволяющего определять остеопороз на ранней стадии. Это компьютерные томографы со специальными приставками и ультразвуковые приборы. Однако предпочтение отдается все же рентгеновским денситометрам, поскольку они позволяют исследовать сразу несколько участков скелета, в то время как всеми остальными приборами можно измерить только какой-нибудь один участок. Чем больше участков скелета будет обследовано, тем более целостную картину о распространенности и развитии процесса получит врач. И тем точнее окажется в результате назначенная им терапия. Но при этом всегда следует помнить, что рентгеновская денситометрия позволяет выяснить лишь падение плотности костной массы. Для определения же причин этого падения врачу необходимы дополнительные данные, которые он выясняет в непосредственной беседе с пациентом. В дополнение к уже перечисленным методам можно привести еще комплекс лабораторных исследований, включающий анализы мочи и крови, благодаря которым определяется уровень содержания в крови кальция, фосфора и других компонентов, а также уровень выведения этих минералов с мочой. Эти анализы сами по себе малоэффективны, однако в комплексе с вышеперечисленными позволяют поставить более точный диагноз. ЛечениеОстеопороз – заболевание с многофакторной природой и сложным механизмом развития. Поэтому в каждом конкретном случае метод лечения этого заболевания должен подбираться персонально. Здесь следует учитывать не только возраст больного и стадию заболевания, но еще форму и скорость тканевого обмена, а также возможность сопутствующих заболеваний и аллергических реакций. Лечение остеопороза должно преследовать следующие цели: • замедление с последующим полным прекращением потери костной массы; • наращивание костной массы. Обычно различают основную, или патогенетическую, и систематическую терапию. Основная терапия осуществляется различными лекарственными препаратами, влияющими непосредственно на костный обмен и поддерживающими нормальное соотношение кальция в организме. Она обычно проводится в течение длительного периода времени в виде непрерывного или поэтапного лечения. В этом случае применяются следующие препараты: • бисфосфонаты (ксидифон, фосамакс, бонефос); • кальцитонины (миакальцик); • фториды (оссин, кореберон, тридин, флюокальцик); • препараты витамина D (альфа D3-Тева, оксидевит, ванальфа, рокальтрол); • оссеин-гидроксиаппатитный комплекс (остеогенон). Миакальцик особенно эффективен в виде назального спрея. Правда, этот препарат очень дорого стоит. Но зато он довольно быстро повышает плотность костей, избавляет от боли, препятствует появлению новых переломов. Для активизации процесса костеобразования полезно принимать также препараты фтора и остеогенон (костерод), содержащий кальций и фосфор. Об эффективности проводимой терапии свидетельствует увеличение минеральной плотности костной ткани более чем на 1 %, а также общее улучшение других биохимических показателей. Эти показатели определяются прежде всего рентгеновской денситометрией. Симптоматическая терапия включает в себя: • применение диеты с повышенным содержанием кальция и фосфора; • применение обезболивающих препаратов с целью снятия сопутствующих заболеванию болевых ощущений; • применение противовоспалительных препаратов; • уменьшение мышечного напряжения (миорелаксанты); • оперативное лечение переломов. Симптоматическая терапия имеет большое значение не столько сама по себе, сколько в комплексном использовании совместно с патогенетической терапией. Снимая боль и мышечное напряжение, она позволяет расширить двигательную активность пациента и тем самым ускорить восстановительные процессы в организме больного. В комплексное лечение остеопороза должны обязательно входить также лечебная гимнастика, массаж мышц в пораженной области и физиотерапия, улучшающие кровоснабжение и тем самым способствующие увеличению плотности и объема костной ткани. Существуют и другие средства лечения остеопороза. Например, кальцитонин. После него идет применение антирезорбтивных дифосфонатов. Однако применение дифосфонатов имеет побочные действия – такие как обострение заболеваний желудочно-кишечного тракта. Из костеобразующих (остеогенных) препаратов наиболее эффективны флюориды. Их принимают в сочетании с препартами кальция. Однако многие больные, к сожалению, плохо переносят флюориды. Кальцитонин – гормон щитовидной железы. В клинической практике применяются синтетические препараты кальцитонина лосося, угря, человека и природный кальцитонин свиньи. Наиболее высокой активностью обладает кальцитонин лосося. Основной эффект применения кальцитонина – замедление падения уровня костной массы. Кроме того, он положительно влияет на процесс костеобразования. Помимо положительного влияния на формирование костной ткани кальцитонин также обладает ярко выраженным обезболивающим эффектом. В период лечения других заболеваний, особенно способствующих развитию остеопороза, следует обязательно соблюдать следующие правила: • по возможности следить за уровнем содержания кальция и фосфора в организме; • не перегружать организм лекарствами и препаратами, способствующими развитию остеопороза; • при длительном постельном режиме особенно обратить внимание на физическую активность, используя для этого любые возможные комплексы гимнастических упражений; • тщательно следить за своей диетой на протяжении всего периода лечения, употребляя достаточное количество кальция, фосфора и витамина D, а также белка; • в некоторых случаях целесообразно употреблять антирезорбенты (препараты, препятствующие рассасыванию костной ткани). Заболевания, способствующие развитию остеопороза 1. Заболевания эндокринной системы: • эндогенный гиперкортицизм (болезнь и синдром Иценко-Кушинга); • тиреотоксикоз; • гипогонадизм; • гиперпаратиреоз; • сахарный диабет (инсулинзависимый, I типа); • гипопитуитаризм (полигландулярная эндокринная недостаточность). 2. Ревматические заболевания: • ревматоидный артрит; • системная красная волчанка; • анкилозирующий спондилоартрит. 3. Заболевания органов пищеварения: • удаление желудка; • нарушение всасывающей функции желудка; • хронические заболевания печени. 4. Заболевания почек: • хроническая почечная недостаточность; • почечный канальцевый ацидоз; • синдром Фанкони. 5. Заболевания крови: • миеломная болезнь; • талассемия; • лейкозы и лимфомы. 6. Другие заболевания и состояния: • иммобилизация (неподвижность); • хронические обструктивные заболевания легких; • алкоголизм; • нервная анорексия; • нарушения питания; • трансплантация органов. 7. Некоторые генетические нарушения: • несовершенный остеогенез; • синдром Марфана; • синдром Эндерса-Данлоса; • гомоцистинурия и лизинурия. Лекарства, способствующие развитию остеопороза: • кортикостероиды (преднизолон, полькорталон и др.); • иммунодепрессанты (метотрексат, циклоспорин А и др.); • алюминийсодержащие антациды (альмагель, гидроокись алюминия); • противосудорожные средства (барбитураты). Профилактика остеопорозаВо-первых, следует отметить, что профилактику у людей, генетически предрасположенных к развитию остеопороза, следует начинать уже в детском возрасте. Для этого следует придерживаться специального диетического питания, а также выполнять специальную гимнастику. Эти мероприятия помогут устранить или смягчить те отклонения в развитии костной ткани, которые заложены генетически. Кроме того, людям, входящим в группу риска, целесообразно отказаться от привычек, способствующих разрушению костей. Этим людям желательно не курить, не увлекаться кофе и алкоголем, а также вести достаточно активный образ жизни. Важно после наступления полового созревания вести активную половую жизнь, что весьма способствует поддержанию не только костной структуры, но и всего организма в высоком тонусе. Второй этап профилактики остеопороза следует начинать в возрасте 30 лет. Это касается уже гораздо большей группы людей, а не только генетически предрасположенных. Наиболее эффективным и совершенно безопасным методом предупреждения остеопороза является здоровый образ жизни и полноценное питание. Меню человека, особенно страдающего остеопорозом или принадлежащего к группе риска, должно обязательно содержать достаточное количество кальция. Кроме этого, чрезвычайно полезны курага, чернослив и всевозможная зелень. ПлоскостопиеПлоскостопие – это деформация стопы, заключающаяся в уменьшении высоты продольных сводов в сочетании с пронацией (поворот стопы, при котором внутренний край опускается, а наружный приподнимается) пятки и супинационной контрактурой (приподнимание переднего края) переднего отдела стопы (рис. 13).  Рис. 13. Схематическое расположение костей стопы: а – кости стопы расположены нормально; б – кости смещены при плоскостопии. Проще говоря, при плоскостопии под влиянием патологических факторов происходит скручивание стопы по оси с резким уменьшением ее сводов. В связи с этим во время стояния и ходьбы основная нагрузка приходится на уплощенный внутренний край стопы при значительной утрате ее рессорных свойств. Вообще, деформация стопы, как врожденная, так и приобретенная, характеризуется уплощением продольного и поперечного сводов стопы в сочетании с поворотом кнутри вокруг продольной оси, а также ее отведением. Кости стопы располагаются по отношению к костям голени под прямым углом и соединяются с ними посредством голеностопного сустава. Предплюсна состоит из 7 костей, расположенных в два ряда: проксимальный и дистальный. В предплюсну входят следующие кости: пяточная, таранная, ладьевидная, три клиновидные, кубовидная. Плюсна представлена пятью длинными костями, самая короткая из которых первая плюсневая кость, а самая длинная – вторая плюсневая кость. К костям плюсны прикрепляются длинные кости пальцев стопы, каждая из которых делится на фаланги: проксимальную, среднюю, дистальную. Стопа человека, являясь опорным отделом нижней конечности, в процессе эволюции приобрела форму, позволяющую равномерно распределять нагрузку. Это осуществляется благодаря тому, что кости предплюсны и плюсны соединены между собой прочными межкостными связками и образуют свод, обращенный выпуклостью к тылу и обусловливающий рессорную функцию стопы. Выпуклые своды стопы ориентированы в продольном и поперечном направлении. Поэтому стопа опирается не всей поверхностью, а на три точки опоры: пяточный бугор, головку первой и наружную поверхность пятой плюсневой костей. Выделяют пять продольных и один поперечный свод стопы. Все продольные начинаются из одной точки на пяточной кости, а затем линии сводов направляются вперед вдоль предплюсневых костей к плюсневым костям. Наиболее высокий свод – второй, наиболее низкий – пятый. Продольные своды стопы удерживаются связками: длинной подошвенной связкой, кубовидно-ладьевидным и подошвенным апоневрозами, а также передней и задней большеберцовыми мышцами и длинными сгибателями пальцев стопы. Вершина свода стопы удерживается короткой и длинной малоберцовыми мышцами с наружной поверхности и передней большеберцовой мышцей с внутренней. Поперечный свод удерживают глубокие поперечные связки подошвенной области, подошвенный апоневроз и длинная малоберцовая мышца. Пяточная кость – это массивная, и в то же время компактная конструкция с короткой шейкой и мощным опорным бугром. Она опирается на таранную кость, сустав которой обеспечивает движения во всех направлениях и плоскостях, позволяя приспособиться к любым неровностям почвы. Таранная кость сочленяется с более мелкими костями предплюсны, которые вместе с длинными плюсневыми костями образуют поперечный и продольный своды стопы. Они берут на себя нешуточные нагрузки при ходьбе, беге, прыжках, амортизируя удары и оберегая скелет и наши внутренние органы от излишних сотрясений. Своды стопы отлично для этого приспособлены. Если человек ходит неправильно, то вес начинает давить на кости, постоянно деформируя их. При спокойном стоянии стопа несет на себе половину нашего веса, а при беге и ходьбе – практически весь. Причины возникновенияПлоскостопие может развиться вследствие неправильной ходьбы, вследствие ношения неподходящей обуви, очень сильно влияет на развитие плоскостопия и наличие избыточного веса. Система активных и пассивных растяжек в стопе постепенно все более ослабевает и наступает состояние хронической усталости стопы. Глубокое изучение проблемы показало, что данная патология наблюдается в равной степени как у людей, имеющих «сидячую» работу, так и у тех, кто выполняет работу стоя, однако те, чья работа связана с длительным стоянием, жалуются на боли в стопах в 2 раза чаще, чем представители «сидячих» профессий. Не следует забывать, что плоскостопие может быть врожденным, как результат недоразвития мышц, отсутствия малоберцовой кости, других пороков развития. Правда, плоскостопие, возникшее по этим причинам, встречается не часто (примерно 11 %). Но в целом наследственный фактор играет большую роль. Если отец или мать страдают плоскостопием, нужно заранее готовиться, что тот же диагноз будет и у ребенка. Способствовать деформации стопы может рахит. При тяжелом гиповитаминозе D кости становятся мягкими, слабеет костно-мышечный аппарат. Плоскостопие в данном случае нередко сочетается с другими костными изменениями, характерными для рахита. В последнее время полиомиелит, благодаря вакцинации, стал редким виновником плоскостопия – стопа деформируется чаще в результате паралича большеберцовой мышцы. В старшем возрасте плоскостопие может быть вызвано травмами, например переломом костей переднего отдела стопы. Однако в случае травм чаще всего плоскостопие бывает итогом неправильно сросшихся переломов лодыжек. Основные осложнения плоскостопия Самый распространенный вид плоскостопия – статический. Чаще всего он возникает у детей, потому что их мышцы еще слабы и порой не выдерживают нагрузки. Главная сила, поддерживающая свод стопы на нормальной высоте, – мышцы. Они начинаются от костей голени, их сухожилия проходят сзади от внутренней лодыжки. Если эти мышцы плохо выполняют свою работу, свод стопы опускается, кости стопы и голени смещаются. В результате стопа удлиняется и расширяется в средней части, а пятка отклоняется наружу – это и есть процесс деформации стопы (рис. 14).  Рис. 14. Отпечатки подошв: а – в норме; б – при плоскостопии Если двигательная активность неадекватна, например, после длительного периода физической пассивности человек начинает много двигаться, у него «неожиданно» обрушиваются своды стоп; постоянные избыточные колебания при ходьбе и беге уже не гасятся естественными амортизаторами, а передаются на коленные и тазобедренные суставы, а затем и дальше, на позвоночник. В результате страдает уже позвоночный столб, начинает болеть шея, поясница, то есть проявляется и плоскостопие, и остеохондроз. Также при деформации стопы ослабляются нижние конечности, и в них нарушается кровообращение. Ходить становится все труднее и больнее. А недостаточная мышечная подвижность в возрасте после тридцати лет приводит к атрофии капилляров пальцев ног, уменьшению числа функционирующих капилляров, сужению их просвета. Все это, создавая порочный круг, снова снижает компенсаторно-приспособительные возможности стоп в ответ на различные виды нагрузок. Микроциркуляция становится совсем неудовлетворительной и возникает остеопороз, а за ним неизбежно следуют различного рода нервно-сосудистые расстройства, ведущие к появлению облитерирующего эндартерита, варикозного расширения вен нижних конечностей, нередко сопровождающихся воспалением венозных стенок и закупоркой вен тромбами. Способствует плоскостопие также и развитию грибковых заболеваний ног. Основные виды плоскостопия По происхождению плоскостопия различают врожденную плоскую стопу, травматическую, паралитическую и статическую. Статические деформации составляют 61,3 %. Врожденное плоскостопие установить раньше 5–6 летнего возраста нелегко (3 %). Травматическое плоскостопие формируется, как правило, вследствие перелома лодыжек, пяточной кости, предплюсневых костей. Рахитическое плоскостопие обусловлено нагрузкой тела на ослабленные кости стопы. Статическое плоскостопие (в 81 % случаев) возникает вследствие слабости мышц голени и стопы, связочного аппарата и костей. К внутренним причинам относятся наследственно-конституционные предрасположения, к внешним – перегрузки стоп. Среди всех деформаций стоп, с жалобами на боли в этой области и без жалоб, согласно статистике, составляют: • поперечное плоскостопие в сочетании с другими деформациями – 55,23 %; • продольное плоскостопие – 29,3 %. Нередко поперечное плоскостопие сочетается с продольным. Последнее дает о себе знать болью в средней части стопы, неприятными ощущениями в мышцах голени во время ходьбы и в конце дня. Икроножные мышцы часто сводятся судорогами, появляется ограничение движений в суставах стоп, вообще становится трудно ходить. Продольное плоскостопие чрезвычайно мучительно, но, к сожалению, лечению не поддается. Можно лишь уменьшить боль и предотвратить дальнейшую деформацию стоп путем лечебной гимнастики для ног и массажа. Продольное плоскостопие встречается чаще всего в возрасте 16–25 лет, поперечное – в 35–50 лет. СимптомыК основным симптомам плоскостопия относятся: • повышенная утомляемость при ходьбе; • боли в икроножных мышцах при длительной ходьбе и к концу дня; • снижение физической работоспособности; • головные боли как следствие пониженной рессорной функции стопы; • изменение формы стопы, особенно в средней части; • появление пяточных шпор. Основные стадии заболевания. Сначала болезнь выражается тупой болью в стопе и в передней поверхности голени, которая проходит после отдыха. Своды стопы на этой стадии практически не уплощаются, но мышцы уже сигнализируют: стопе нужна помощь. Если же болезнь не остановить в этой фазе, то наступает следующая, так называемая фаза перемежающегося плоскостопия. Утомленные мышцы и растянувшиеся связки уже не обеспечивают стабильности сводов стопы, и если посмотреть на нее вечером, после трудового дня, то можно увидеть, что своды ее понизились. Правда, после ночного отдыха высота сводов восстанавливается. При дальнейшем развитии болезни происходит нарушение взаимного расположения костей, из-за чего перенапрягаются связки, особенно в области вершины продольного свода, и возникают дополнительные боли в местах соединения мелких косточек предплюсны. Формируется статическое плоскостопие, которое и встречается у большинства людей. Люди, страдающие плоскостопием, ходят громко топая, неестественно подгибая ноги в коленных и тазобедренных суставах, да еще и сильно размахивая руками. Вид же самой ступни тоже весьма характерен: передняя часть широкая, распластанная, за счет костно-хрящевых разрастаний головка первой плюсневой кости (или, как ее называют в народе, «косточка») увеличена, а большой палец отклонен наружу (это так называемый халюкс вальгус). На подошве нередки болезненные натоптыши; второй, а иногда и третий палец обезображены молоткообразной деформацией, на них, как правило, часто возникают мозоли. Халюкс вальгус – распространенное явление. Многие связывают развитие этой деформации с ношением неудобной и тесной обуви. Наблюдения показывают, что наследственная обусловленность здесь также имеет место. Ведущую роль в развитии халюкс вальгус играет поперечное плоскостопие, недостаточность связочного аппарата. Изолированная вальгусная деформация I плюснефалангового сустава (без поперечного плоскостопия) встречается в 1,5 % случаев. Различают три степени халюкс вальгус: I степень – отклонение I пальца кнаружи по отношению к I плюсневой кости на 15°; II степень – отклонение I пальца кнаружи на 20°; III степень – отклонение I пальца кнаружи на 30°. В норме это отклонение должно быть до 10°. Основным симптомом при халюкс вальгус являются боли, особенно при ношении обуви, возникающие в головке первой плюсневой кости вследствие давления. Типично наличие бурситов у головки I плюсневой кости, характеризующихся покраснением и припухлостью, часто с наличием синовиальной (суставной) жидкости. Консервативное лечение сводится к ношению ортопедической обуви различных конструкций. В более легких случаях (I степень) можно прокладывать валик ниже расположения натоптышей. Теплые ванны, массаж и физиотерапевтические процедуры уменьшают боли. При халюкс вальгус II и III степени показано оперативное лечение. Существует около 150 способов оперативного лечения. Необходимость операции определяет ортопед. ДиагностикаДиагностика плоскостопия основывается на данных рентгенографии и подометрии. Для оценки степени плоскостопия определяется индекс Фридленда (уплощения свода стопы) по формуле: высота стопы ? 100: длина стопы. В норме он равен 28–30, при плоскостопии 25–27. Цель рентгенологического исследования: • выявить степень плоскостопия; • выявить стадию развития деформирующего артроза; • подтвердить осложненную деформацию стоп – отклонение первых пальцев кнаружи, варусное отклонение пяточной кости или стопы относительно продольной оси конечности. ЛечениеЛечить это с виду простое заболевание довольно сложно. Кроме того, вряд ли наступит момент, когда человек сможет облегченно вздохнуть: ну вот, я и вылечился! Плоскостопие дается один раз и на всю жизнь. С помощью специальных мероприятий можно только «укротить» болезнь, не дать ей существенно влиять на повседневную жизнь, а также снизить возможные отрицательные последствия. При врожденном плоскостопии необходим массаж, в сложных случаях стопы ребенка фиксируются в правильном положении специальными гипсовыми повязками. В дошкольном возрасте основное лечение должно заключаться в укреплении свода стоп с помощью массажа и гимнастики, использование стелек-супинаторов назначается в этом возрасте реже. У школьников, наоборот, особое значение придается подбору хорошей ортопедической обуви с выкладкой свода и поднятием внутреннего края пятки. Стопа ребенка быстро растет, поэтому обувь нужно часто менять. Небольшая ошибка в конструкции обуви может существенно усугубить болезнь. У подростков при тяжелом плоскостопии, сопровождающемся резкими болями, лечение начинается с наложения гипсовых повязок. После исчезновения болевых ощущений назначаются ортопедическая обувь, массаж, гимнастика. И только если все это ни к чему не привело, возможна операция. Для любого больного плоскостопием гимнастика должна стать повседневным и привычным занятием. Делать ее лучше не раз, а 2–3 раза в день. Массаж тоже оказывает хорошее вспомогательное воздействие, улучшает кровоснабжение и тонизирует мышцы, подтягивающие свод. Массируются голень – по задней и внутренней стороне от костей до стопы. Массируется и сама стопа – от пятки до косточек пальцев. Основными приемами массажа являются поглаживание, растирание, разминание. Самомассаж нужно выполнять, поглаживая основанием ладони возвышение первого пальца, свод стопы, заднюю и внутреннюю поверхность голени. При ярко выраженном плоскостопии подростку нужно будет серьезно подумать и о выборе профессии. Его будущая работа ни в коем случае не должна быть связана с длительной ходьбой или стоянием. ПрофилактикаПервое – выработка правильной походки: избегать разведения носков при ходьбе, чтобы не перегружать внутренний край стопы и поддерживающие его связки. Лицам, профессия которых связана с длительным стоянием, рекомендуется параллельная установка стоп и время от времени отдых на наружных краях супинированных стоп (3–4 раза в день вставайте на внешние стороны стоп и находитесь в таком положении 30–40 секунд). В конце рабочего дня рекомендуются теплые ванны (температура воды 35–36 °C) с последующим массажем свода стопы и супинирующих мышц. Массируйте плавными, но достаточно сильными движениями переднюю и внутреннюю поверхность голеней, во время массажа стоп особое внимание уделяйте подошве. Основные приемы: поглаживания, растирания, разминания в разных направлениях, поколачивания подушечками пальцев. Длительность одного курса – 1,5–2 месяца, время одной процедуры – 10–12 минут. Большое значение имеют специальные физкультурные приемы: ходьба босиком по неровной поверхности, по песку, ходьба на цыпочках, прыжки, подвижные игры (волейбол, баскетбол и т. д.). Бывая на пляже, побродите или пробегитесь трусцой вдоль берега, зайдя в воду по колено. Если вы достаточно закалены, то при удобном случае побегайте босиком по мокрой от росы или теплого дождя траве. Вы получите несказанное удовольствие и заодно выполните прекрасное упражнение не только против плоскостопия, но и для улучшения кровообращения в ногах. Всем малышам без исключения рекомендуется выполнять простой комплекс упражнений для предупреждения плоскостопия, включив его в утреннюю зарядку. 1. Пусть малыш встанет и поставит левую ногу на носок, а правую – на пятку и начнет в бодром ритме в течение пары минут менять положение ножек, будто бы ходит, только не отрывая ступней от пола. 2. Стоя, пусть сделает 4 шага на пятках, а потом столько же на цыпочках, стараясь все время тянуться вверх. Сделать так 5–7 раз. 3. Пусть сядет на стул, положив ногу на ногу, и ступней свободной ноги опишет пять широких кругов влево, а потом вправо. Потом поменять ножки. 4. Поставить ножки на ширине плеч и ступни параллельно. 10–15 раз вставать то на наружный край ступни, то на внутренний. Очень важно ношение обуви, подобранной точно по ноге. Медиальный край ботинка должен быть прямым, чтобы не отводить кнаружи I палец, носок – просторным. Для профилактики плоскостопия или облегчения болевых ощущений предлагается большое количество вкладных приспособлений и специальной обуви. При менее сложных деформациях хорошо применять вкладные стельки – пробковые, пластмассовые или металлические. Сложные деформации требуют изготовления обуви или ортопедических стелек по гипсовым слепкам. Ортопедическая помощь
ТравмыТравмы позвоночникаИз всех возможных травм наиболее опасны травмы позвоночника. В последнее время многие исследователи отмечают тенденцию к нарастанию частоты травм позвоночника. Встречаются вторичные переломы позвонков на фоне опухолей, системных заболеваний (миеломной болезни, эозинофильной гранулеме, лимфогрануломатозе и т. д.) и метастазов. Травмы позвоночника чаще всего являются следствием автомобильных аварий. Из 30 тыс. человек, ежегодно погибающих на автомагистралях страны, около 80 % погибают в результате повреждения спинного мозга на уровне шейного отдела позвоночника. Частыми причинами повреждения позвоночника являются спортивные травмы (игровые виды спорта, борьба, катание на скейте или роликовой доске). Ежегодно сотни молодых людей становятся инвалидами, ныряя в незнакомых водоемах. Оказание первой помощи пострадавшему с переломом позвоночникаВ зависимости от обстоятельств следует либо устранить угрожающий фактор (огонь, газ, падающие предметы), либо перенести пострадавшего в безопасное место. Если пострадавший придавлен предметами, то освобождайте его крайне осторожно – ибо неосторожные действия могут усугубить тяжесть травмы. Частой ошибкой спасателей является вытаскивание пострадавшего со свисающей головой. Если пострадавший находится в автомашине, необходима иммобилизация (обездвижение) головы и верхней части туловища с помощью ремней и доски или щита. Подобные предосторожности следует соблюдать и с пострадавшим ныряльщиком. Если у пострадавшего нет дыхания и не прощупывается пульс на сонной артерии, то до приезда медицинских работников необходимо наладить искусственную вентиляцию (дыхание рот в рот) и непрямой массаж сердца (соотношение – 1 дыхание на 5–6 нажатий на грудную клетку). В дальнейшем необходимо провести иммобилизацию шеи с помощью мешочков с песком (они укладываются с обеих сторон головы на щит и фиксируются матерчатой лентой шириной около 7,5 см). При травме грудного и поясничного отделов позвоночника необходима подобная иммобилизация и те же предосторожности, что и при повреждении шейного отдела. При тяжелых переломах позвоночника нельзя поднимать пострадавшего двум человекам за конечности. В этой ситуации может произойти дополнительное повреждение спинного мозга. Правильность оказания помощи пострадавшим, быстрота оказания квалифицированной помощи могут не только уменьшить тяжесть последствий травмы позвоночника, но иногда спасают жизнь пострадавшего. Классификация переломов позвоночникаВ большинстве случаев (более 80 %) травматические переломы позвоночника имеют I–II степень и не сопровождаются грубыми неврологическими нарушениями. Они относятся к так называемым стабильным переломам. Это неосложненные переломы, не требующие хирургического лечения. Если врачи не выявляют грубой неврологической симптоматики, то пострадавшего госпитализируют в одну из травматологических клиник. Проводится дообследование пациента – выполняется рентгенографическое исследование, компьютерная или магниторезонансная томография. В этот период больной получает общеукрепляющую терапию. Ему назначается постельный режим сроком на 1,5–2 месяца и лечебная физкультура, направленная на укрепление «мышечного каркаса» позвоночника. После контрольного рентгеновского обследования через 1,5–2 месяца определяется дальнейшая тактика лечения. При переломах III и IV степени (условно – стабильные и нестабильные переломы позвоночника) консервативного лечения может быть недостаточно.
В случаях, когда имеет место грубая неврологическая симптоматика (нарушение двигательной активности или расстройство функции мочевыведения), проводится хирургическое вмешательство, направленное на устранение сдавливания спинного мозга, его корешков и на стабилизацию позвоночника. Оперативное лечение лучше проводить в первые сутки после травмы. Однако часто по ряду причин сразу после травмы операция не может быть выполнена. В таком случае пострадавшего предпочтительнее перевести в специализированное отделение, провести необходимое дообследование и подготовить его к операции. Бывают случаи, когда переломы тел позвонков происходят из-за вторичных поражений позвоночника (на фоне остеопороза, миеломной болезни, метастазов или опухоли). По клинической и рентгенологической картине такие переломы мало чем отличаются от травматических переломов. Поэтому пострадавшему человеку очень важно вовремя обратиться в специализированное отделение для необходимого дообследования (компьютерная томография, ЯМР-томография, сцинциграфия и др.) и консультации со специалистами. Уход за парализованным больнымПри травме позвоночника возникает «спинальный шок», то есть такое патологическое состояние, когда органы и системы человека работают в автономном режиме, так как утрачивается влияние центров, расположенных в головном мозге. Следует подчеркнуть, что это происходит при анатомически сохраненном спинном мозге. У больного нарушается терморегуляция, изменяется работа сердечно-сосудистой, мочевыводящей, пищеварительной систем и т. д. В такой ситуации медицинский персонал должен помочь больному справиться с этим тяжелым состоянием. При уходе за парализованным больным необходимо знать некоторые особенности. Образование пролежней легче предупредить, чем вылечить. С первых суток после травмы или нарушения кровообращения спинного мозга больной должен быть помещен на противопролежневый пневматический матрац. Кроме того, сделайте над кроватью перекладину (на высоте вытянутой руки больного). Это нехитрое устройство поможет и вам и больному перестилать кровать, «высаживаться на судно». Для профилактики пролежней необходимо перекладывать больного каждые 2 часа с боку на бок, подкладывая под крестцовую область, пятки и колени «ватно-марлевые бублики». Не допускайте образования складок на постельном белье. Не забывайте каждый день помогать больному умываться и чистить зубы. Обтирайте тело больного мокрым полотенцем и камфорным спиртом. При нарушениях функций тазовых органов можно использовать памперсы с соблюдением всех мер профилактики мацерации кожи (детские присыпки, цинксодержащие пасты, обтирания слабым раствором марганцево-кислого калия). При задержках мочи применяются катетеры Фолея (обычно у взрослых используется № 14–16). Этот 2– или 3-просветный катетер удобен тем, что через него можно промывать мочевой пузырь, а раздувающаяся манжетка не требует наружной фиксации катетера. Но все же, как любой катетер, он не может находиться в полости мочевого пузыря более 1 месяца и требует замены. В некоторых ситуациях (при недержании мочи) лучше использовать памперсы. Кормить больного лучше диетической, легкоусвояемой пищей. Для этого подходят йогурты, детское питание, каши, нежирные супы. Все эти мероприятия позволят пострадавшему избежать медицинских проблем и житейских неудобств. Однако самая главная проблема для этой категории пациентов – это психологическая травма. После тяжелой травмы необходима эмоциональная поддержка родственников и медицинского персонала.
Мужчины-инвалиды представляют собой более сложный объект для психологической коррекции, чем женщины. Утратив трудоспособность, они не находят замены профессиональной деятельности, тяжело переживают свою «бесполезность» и считают себя обузой для близких. Кроме того, они сосредотачиваются на своих болезненных ощущениях. Учитывая все вышеизложенное, можно дать следующие рекомендации: • с первых же дней после травмы окружить пациента заботой и вниманием; • постараться провести максимально комплекс медицинских мероприятий (операции, протезы и т. д.); • не относиться к пострадавшему как к «ущербному», а видеть в нем полноценного члена общества; • создать позитивные мотивации и установки на будущее. При необходимости можно привлечь психолога; • постараться приспособить больного к жизни в условиях ограниченных возможностей: приобретение коляски, изготовление протезов, приспособлений, помогающих пациенту ухаживать за собой – причесываться, брать ложку и т. д.); • оборудовать место для работы на компьютере, тренажерах и т. д. Травмы свода стопыЕсли во время физической нагрузки вы испытали резкую сильную боль в области подошвы, это может явиться результатом растяжения связок и сухожилий или заболевания, которое называется «подошвенным фасцитом». Растяжения стопы чаще всего бывают у тех, чей свод стопы достаточно высок. А фасцит – у людей, страдающих плоскостопием. Оба состояния требуют одинакового внимания. Необходимо создать условия, при которых подошвенный свод получит дополнительную поддержку, при этом нужно ограничить сокращение мышц и сухожилий в болезненной области. На поврежденную стопу наложите тугую повязку. А если вам необходимо в этот день много двигаться, лучше всего подойдет повязка из липкого пластыря. Из липкого пластыря или липкой ленты (что окажется у вас под рукой) вырезают две полоски шириной примерно 4–5 см и длиной около 20 см. Один ее конец приклеивают к наружной части стопы, потом ее проводят под стопой, прижимая и немного подтягивая, и приклеивают к внутренней стороне подъема стопы. Нужно проследить, чтобы липкая полоска не пережимала и не перекрывала сухожилие большого пальца. Иначе движение стопы сильно затруднится, а повязка не даст необходимого эффекта. Вторую полоску приклеивают к первой с нахлестом примерно в 1 см. Если эта мера не принесла облегчения, следует обратиться к специалисту-ортопеду. Возможно, если травма достаточно серьезная, вам придется некоторое время носить специальные ортопедические приспособления. Растяжение голеностопного суставаВ случае растяжения голеностопного сустава обеспечьте больной ноге покой. Лучше держать ногу в приподнятом положении. Наложите на сустав эластичную повязку. И приложите к больному месту пакет со льдом. В течение последующих двух суток старайтесь как можно меньше двигаться. А по прошествии этого времени начинайте осторожно растягивать сустав. Вообще, эту травму легко предупредить. Для начала внимательно рассмотрите пару своей старой изношенной обуви. Если каблук скошен с внутренней стороны, значит, при ходьбе стопы вывернуты кнаружи. При этом наружные связки укорачиваются, а суставные связки с внутренней стороны натянуты до предела. Достаточно лишь небольшого, но резкого увеличения давления, чтобы растянуть, а то и порвать связки. Чтобы предупредить растяжение голеностопного сустава, вы должны перед любой физической нагрузкой (даже если собираетесь совершить только небольшую прогулку) выполнить упражнение на растягивание мышц. Сядьте на стул, положите лодыжку левой ноги на колено правой, левой рукой крепко возьмитесь за сустав, чтобы мышцы стопы были полностью расслаблены. Правой рукой совершайте круговые вращения стопы сначала в одном направлении, потом в другом. Делать это нужно не меньше 30 секунд. Вы почувствуете прилив крови к стопе, мышцы, сухожилия и связки станут менее напряженными. После этого осторожно, насколько возможно полно сгибайте стопу внутрь, растягивая внешние связки сустава. Подержите стопу в этом положении некоторое время и отпустите. Затем сгибайте стопу кнаружи. Подержите несколько секунд и отпустите. После чего постарайтесь полностью расслабить мышцы. То же проделайте и с другой ногой. Упражнение занимает всего 3–4 минуты, но польза от него огромная. Сустав будет защищен от растяжения. Если вы подвержены растяжению голеностопа, а вам предстоит бежать легкоатлетический кросс, обязательно перебинтуйте суставы эластичным бинтом. Это также весьма простое и недорогое профилактическое средство. Растяжение лодыжкиВ случае травмы лодыжки сразу же приложите к больному месту лед или смоченное холодной водой полотенце, пока боль не утихнет; дайте пострадавшей ноге отдохнуть – не вздумайте тренироваться и напрягать сустав, превозмогая боль. Прекрасное средство при этом – арника (горная маргаритка). В течение двух-трех дней втирайте крем с арникой или прикладывайте салфетки, смоченные настоем этого растения. Дело пойдет на поправку. Травмы ахиллова сухожилияАхиллово сухожилие – прочный толстый тяж в задней нижней части голени. Он состоит из фиброзной ткани и прикрепляется к пяточному бугру. Воспаление и разрыв ахиллова сухожилия происходят из-за большой нагрузки и в результате перенапряжения икроножных мышц. При воспалении ахиллова сухожилия можно заметить небольшой отек по ходу сухожилия, болезненность при сгибании подошвы. Боль можно уменьшить, подложив под пятку на пораженной стороне вкладыш из плотной ткани с амортизирующими свойствами. Толщина вкладыша должна быть около 50 мм. Вкладыш нужно носить все время, а не только во время выполнения физических упражнений. Воспаление полностью пройдет только спустя шесть недель. Ежедневно выполняйте упражнения на гибкость сустава. В случае разрыва ахиллова сухожилия вашим первым лекарством должны быть покой и следование всем рекомендациям врача-травматолога. Переломы ступни и голениНога состоит из трех десятков больших и малых косточек. В травматологической практике встречались переломы всех! Переломы пальцев стопы часто просто не замечают. Почему-то считается, что раз косточки здесь очень маленькие, то… само заживет и срастется. Повредить пальцы ног чрезвычайно просто. Достаточно приземлиться после прыжка на подвернутый палец или оступиться. При этом можно услышать щелчок и почувствовать резкую боль. Палец распухнет и просто не даст вам шагу ступить без боли. Если вы повредили сухожилие или связку, приложите к пальцу пакет со льдом, чтобы снять отечность. Перебинтуйте палец. Спустя сутки начинайте разрабатывать сустав, даже если сгибание и разгибание пальца причиняет вам боль. О переломе пальцевой фаланги вам скажет цвет поврежденного пальца – темно-синюшный. Это происходит потому, что при переломе рвутся многочисленные кровеносные сосуды. Часто боль действительно можно не заметить. Организм помогает нам в этом, вырабатывая специальные вещества – анальгетики. Нервные окончания могут быть оглушены травмой так, что сигнал о боли просто не доходит до головного мозга. Но если не принять меры, кости срастутся неправильно. Палец будет кривой и неподвижный. Перелом плюсневой кости лечится так же, как и перелом фаланги пальца: необходимо обеспечить высокое положение стопы, наложить сдавливающую повязку, а через 24–48 часов приступить к двигательным упражнениям. Кости плюсны подвержены так называемому усталостному перелому. Он отличается от перелома при превышении физической нагрузки тем, что происходит в месте прикрепления мышечной, а не соединительной ткани. В этом случае боль при ходьбе все время усиливается, в состоянии покоя исчезает. Покой ноге просто необходим. По прошествии двух недель можно осторожно приступать к физическим упражнениям. Маршевыми переломами часто страдают солдаты, которые находятся на марше. При маршевых переломах не выдерживают и ломаются кости, поддерживающие свод стопы. Происходит это в тех случаях, когда ноги не готовы к большим физическим нагрузкам. При маршевом переломе наблюдается боль и отечность всей стопы; она приобретает синюшный цвет. Врачи рекомендуют обеспечить ноге не менее восьми недель покоя. Травмы голени в случае падений с высоты настолько серьезны, что гарантировать полное излечение может только специалист. В случае же «усталостных переломов» смещения костей на начальной стадии не происходит, боль минимальная. И человек продолжает ходить, двигаться, а то и заниматься спортом, как обычно, часто превозмогая при этом боль. Лечение обычное: покой, охлаждение льдом, приподнятое положение ноги и постепенное, очень медленное возвращение в строй. Иногда перелом голени сопровождается опухолью мышц, сдавлением нервов и сосудов. Тогда ставят диагноз: «синдром расколотой голени». Это случай более серьезный, помощь специалиста здесь просто необходима. Умелый уход за больной ногой, упражнения на растяжение и гибкость суставов помогут вновь вести обычный образ жизни. Только в двух случаях из ста возникает необходимость хирургического вмешательства. Симптомы «усталостного перелома» берцовых костей те же: усиление боли при увеличении нагрузки и уменьшение ее в состоянии покоя. Лечение то же, что и при травмах голени. Травмы колена и бедраВсе движения наше тело совершает на основе динамического равновесия. Для каждой мышцы или группы мышц, двигающей кость в одном направлении, существует мышца или группа мышц, двигающих кость в другом направлении. Мышцы-антагонисты должны быть развиты одинаково. Однако очень часто мышцы оказываются развитыми неравномерно. При выполнении комплексов упражнений многие пропускают упражнения, которые получаются у них не очень хорошо. В результате при более серьезных тренировках или нагрузках травмы колена и бедра обеспечены. «Колено бегуна» – особый вид травмы коленного сустава, возникающий из-за дисбаланса между задними и передними группами мышц, – одна из самых распространенных травм. Она случается с малотренированными людьми, решившими заняться бегом. В большинстве случаев правильная разминка и разогрев мышц помогают предотвратить травмы коленного сустава и бедренных костей. Это касается не только людей, профессионально занимающихся спортом, но и всех тех бегунов-любителей, которые трусцой бегут от инфаркта. Профилактика травмПри любых физкультурных занятиях существует риск получить травму. Но это происходит не столько от выполнения самих упражнений, сколько от некомпетентности, от неумения правильно оценивать свой организм. Комбинированные тренировки, то есть сочетание упражнений из разных видов спорта, помогут обеспечить сбалансированное взаимодействие всех отделов организма. Вот пример – триатлон: бег, плавание, езда на велосипеде. Такая комбинация видов спорта позволяет гармонично развить все виды мышц. Да и занятия спортом не надоедают, не кажутся монотонными. Еще одно правило, важное для всех – и для спортсменов, и для любителей. Интенсивность и объем упражнений нужно увеличивать постепенно и очень осторожно. Для всякого спортсмена существует риск перетренироваться. Это происходит, когда пик возможностей организма уже пройден, а человек, не умеющий слушать свое тело, продолжает добиваться результатов, которых достичь просто не в состоянии. Постоянно следите за своим пульсом, следите за своим весом, правильно выбирайте диету. Упражнения
МассажОтличным средством предупреждения травм и перенапряжения мышц является ежедневный массаж. Хороший, грамотно сделанный массаж оказывает действие на всех уровнях. В физическом отношении его положительное воздействие состоит в том, что он расслабляет и размягчает мышцы, способствует венозному кровотоку, повышает уровень гемоглобина, ускоряет лимфоток, растягивает внутрисуставные связки. Да еще при этом снимает стресс! Существует очень много видов массажа. Приведем простейшие классические приемы. Для начала нанесите на участок тела, который собираетесь массировать, масло – подсолнечное или кукурузное. Его понадобится совсем немного, только чтобы смочить и увлажнить кожу. Основные приемы массажа Поглаживание: при выполнении этих мягких ритмичных движений руки наподобие волн, набегающих на берег, скользят по коже. Движение не проникает в глубь мышечной массы. Движение может быть длинным и широким. Руки массажиста должны быть расслаблены. Растирание: это уже более глубокое воздействие. Используем передвижение, смещение и растяжение тканей тела. При растирании руки должны сдвигать массируемую область, а не скользить по ней. Руки массажиста совершают поступательные и круговые движения. Разминание: это еще более глубокое воздействие, движение проникает в глубокие мышечные слои. Эти движения с непрерывным захватыванием, приподниманием, сдавливанием и смещением тканей выполняются с помощью больших пальцев, кончиков пальцев и верхней части ладони. Эти движения делаются до достижения порога болевой чувствительности. Чтобы увеличить давление, нужно использовать всю тяжесть своего тела и отягощение одной руки второй. Разминают также и такими движениями – нажатием верхней части ладони; круговыми нажатиями большим пальцем; нажатием кончиками пальцев. Вибрация: это ударные приемы. Они в большей степени стимулируют, чем расслабляют. Это резкие ритмичные движения, которые выполняются непрерывно с заменой рук. Выделяют следующие приемы – рубление; массирование сжатыми кулаками; массирование разжатой кистью руки; пощипывание. Искусство падатьИзбежать травм можно, научившись падать. Особенно это умение необходимо зимой. Для того чтобы тело при падении приняло единственно верное и безопасное положение, необходимы навыки, которые достигаются с помощью регулярных тренировок. Для начала представьте себе, что вы бросаете вниз шарик. Если бросить его вертикально, он отскочит. Если слегка под углом, он покатится по полу. Брошенный же на пол кубик не отскочит: он либо расколется, либо лишится какого-нибудь уголка. Теперь ясно, почему акробаты, которым приходится падать очень часто, говорят, что делать это надо так, чтобы «ничего не торчало». Главная задача при падении в момент соприкосновения с землей – принять удар на возможно большую поверхность тела с дальнейшим перекатыванием, что достигается правильной группировкой тела с использованием рук и ног как амортизаторов, гасящих удар. Простую и безопасную технику падения может освоить каждый. Тренироваться можно самостоятельно, включая специальные упражнения в комплекс утренней зарядки. 1. Стоя в шаге от стены (чуть согнутые руки перед собой), «упадите» на нее, амортизируя падение напряженным сгибанием рук. Повторите 3–5 раз. 2. Стоя в двух шагах от стены, 2–3 раза повторите упражнение 1. 3. Опираясь на пальцы ног и согнутые руки, отожмитесь от пола 1–2 раза. 4. Лежа на спине в положении группировки (согнутые в коленях ноги подтянуты к груди, голова прижата к коленям), быстро перекатывайтесь на спине вперед—назад в течение 6—10 секунд. Если эти упражнения даются с трудом, то ежедневно выполняйте их по 2–3 раза до тех пор, пока не научитесь делать их легко. Тогда можно приступить к основным тренировочным упражнениям. Они делятся на три группы: • упражнения в падении вперед; • упражнения в падении на бок; • упражнения в падении назад. Именно в такой последовательности их и надо осваивать. Начинайте заниматься на достаточно мягкой поверхности – матрасе, гимнастическом мате, затем можно тренироваться на ковре, одеяле и, наконец, на полу. Поначалу выполняйте упражнения очень медленно, от занятия к занятию ускоряя темп. Падение вперед1. Исходное положение (И. П.) – стоя на коленях, руки согнуты, ладони на уровне плеч и направлены вперед. Мягко падайте вперед, пружинисто упираясь ладонями в пол. Чтобы не отбить ладони, напрягите пальцы. 2. И. П. – сидя на корточках. Повторите упражнение 1. 3. И. П. – стоя, слегка наклонившись вперед. Повторите упражнение 1. Падение на бок1. И. П. – сидя на полу, правые рука и нога вытянуты вперед, левая рука согнута и лежит на правом плече, подбородок прижат к груди. Мягко падайте на левый бок, округло переваливаясь от левой ягодицы до левого плеча. 2. И. П. – сидя на корточках. Быстро опуститесь на пол и выполните упражнение 1. 3. И. П. – стоя. Быстро присядьте и выполните упражнение 2. Постепенно увеличивайте темп до очень быстрого. Падение назад1. И. П. – сидя на полу, ноги согнуты в коленях, руки вытянуты вперед. Быстро опрокиньтесь назад, опираясь ладонями на колени, и перекатитесь на слегка округлую спину; подбородок прижат к груди. Прямые руки опустите на пол, не давая себе перекатываться на затылок. 2. И. П. – сидя на корточках. Быстро опуститесь на пол и выполните упражнение 1. 3. И. П. – стоя. Быстро присядьте и выполните упражнение 2. Каждое упражнение выполняйте по 10–15 раз. Прикосновение к полу должно быть мягким. Не забывайте прижимать подбородок к груди. Постепенно увеличивайте темп выполнения упражнений, чтобы все движения были слитными и напоминали настоящее падение. Дыхание при падении не задерживайте. |
|
||
|
Главная | В избранное | Наш E-MAIL | Добавить материал | Нашёл ошибку | Другие сайты | Наверх |
||||
|
|
||||
